


Tratamiento del cáncer de vejiga
La cirugía Es la extirpación del tumor y parte del tejido sano circundante durante una operación. Existen diferentes tipos de cirugía para el cáncer de vejiga. Su equipo de atención médica recomendará una cirugía específica según el estadio y el grado de la enfermedad.
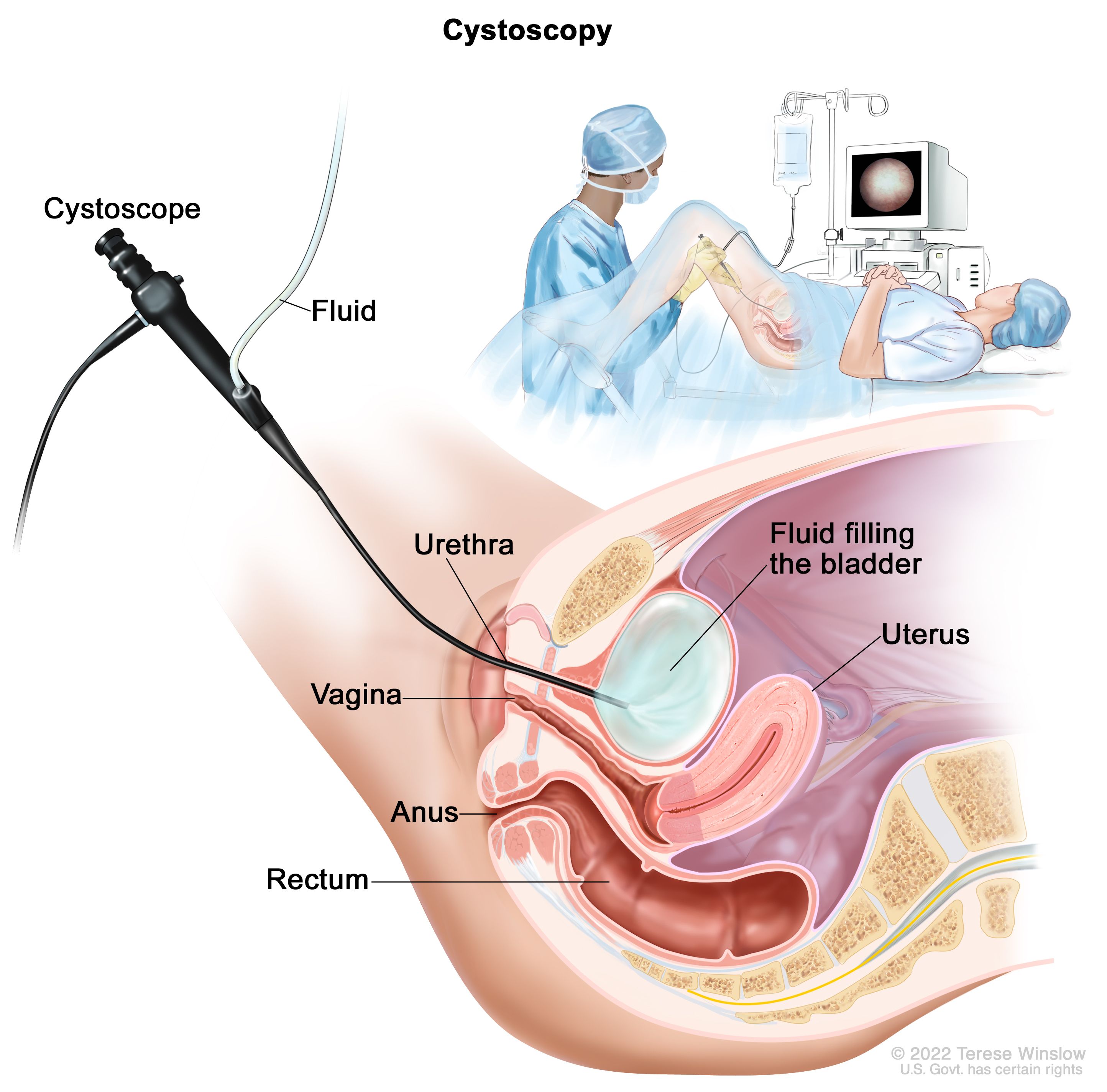
Resección transuretral de tumor vesical (TURBT). Este procedimiento se utiliza para diagnóstico y la puesta en escena, así como el tratamiento. Durante la TURBT, un cirujano inserta un cistoscopio a través de la uretra hasta la vejiga. Luego, el cirujano extirpa el tumor usando una herramienta con un pequeño lazo de alambre, un láser o fulguración (electricidad de alta energía). El paciente recibe anestesia, medicación para bloquear la conciencia del dolor, antes de que comience el procedimiento.
Para las personas con cáncer de vejiga no invasivo de los músculos, la TURBT puede eliminar el cáncer. Sin embargo, el médico puede recomendar tratamientos adicionales para reducir el riesgo de que el cáncer regrese, como quimioterapia intravesical o inmunoterapia (ver más abajo). Para las personas con cáncer de vejiga con invasión muscular, generalmente se recomiendan tratamientos adicionales que implican cirugía para extirpar la vejiga o, con menos frecuencia, radioterapia. Quimioterapia se utiliza comúnmente en el cáncer de vejiga con invasión muscular.
Cistectomía radical y disección de ganglios linfáticos. Una cistectomía radical es la extirpación de toda la vejiga y posiblemente de los tejidos y órganos cercanos. En el caso de los hombres, generalmente también se extirpan la próstata y parte de la uretra. Para las mujeres, se pueden extirpar el útero, las trompas de Falopio, los ovarios y parte de la vagina. Para todos los pacientes, se extirpan los ganglios linfáticos de la pelvis. Esto se llama disección de ganglios linfáticos pélvicos. Una disección extendida de los ganglios linfáticos pélvicos es la forma más precisa de encontrar el cáncer que se ha propagado a los ganglios linfáticos. En situaciones raras y muy específicas, podría ser apropiado extirpar solo una parte de la vejiga, lo que se denomina cistectomía parcial. Sin embargo, esta cirugía no es el estándar de atención para las personas con enfermedad con invasión muscular.

Durante una cistectomía laparoscópica o robótica, el cirujano hace varias incisiones pequeñas, o cortes, en lugar de una incisión más grande que se usa para la cirugía abierta tradicional. Luego, el cirujano utiliza un equipo telescópico con o sin asistencia robótica para extraer la vejiga. El cirujano debe hacer una incisión para extirpar la vejiga y el tejido circundante. Este tipo de operación requiere un cirujano que tenga mucha experiencia en este tipo de cirugía. Su médico puede analizar estas opciones con usted y ayudarlo a tomar una decisión informada.
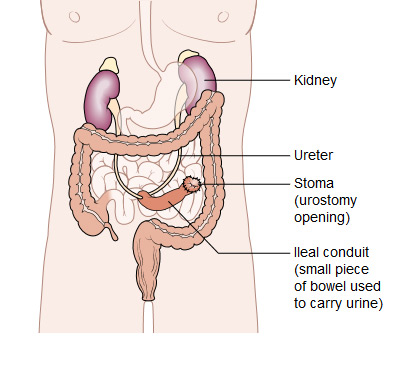
Desviación urinaria. Si se extrae la vejiga, el médico creará una nueva forma de expulsar la orina del cuerpo. Una forma de hacerlo es usar una sección del intestino delgado o del colon para desviar la orina hacia un estoma o una ostomía (una abertura) en el exterior del cuerpo. Luego, el paciente debe usar una bolsa adherida al estoma para recolectar y drenar la orina.
A veces, los cirujanos pueden utilizar parte del intestino delgado o grueso para crear un reservorio urinario, que es una bolsa de almacenamiento que se encuentra dentro del cuerpo. Con estos procedimientos, el paciente no necesita bolsa urinaria. Para algunos pacientes, el cirujano puede conectar la bolsa a la uretra, creando lo que se llama neovejiga, para que el paciente pueda expulsar la orina del cuerpo. Sin embargo, es posible que el paciente necesite insertar un tubo delgado llamado catéter si la neovejiga no se vacía completamente de orina. Además, los pacientes con neovejiga ya no tendrán ganas de orinar y necesitarán aprender a orinar en un horario constante. Para otros pacientes, se crea una bolsa interna (dentro del abdomen) hecha de intestino delgado y se conecta a la piel del abdomen o del ombligo (ombligo) a través de un pequeño estoma (un ejemplo es un "Bolsa de Indiana"). Con este enfoque, los pacientes no necesitan usar una bolsa. Los pacientes drenan la bolsa interna varias veces al día insertando un catéter a través del estoma pequeño y retirando inmediatamente el catéter.
Vivir sin vejiga puede afectar la calidad de vida de los pacientes. Encontrar formas de conservar toda o parte de la vejiga es un objetivo importante del tratamiento. Para algunas personas con cáncer de vejiga con invasión muscular, se pueden utilizar planes de tratamiento que incluyan quimioterapia y radioterapia después de la TURBT óptima como alternativa a la extirpación de la vejiga.
Los efectos secundarios de la cirugía del cáncer de vejiga dependen del procedimiento. Las investigaciones han demostrado que contar con un cirujano con experiencia en cáncer de vejiga puede mejorar el resultado de las personas con cáncer de vejiga. Los pacientes deben hablar con su médico en detalle para comprender exactamente qué efectos secundarios pueden ocurrir, incluidos los efectos secundarios urinarios y sexuales, y cómo pueden controlarse. En general, los efectos secundarios pueden incluir:
Antes de la cirugía, hable con su equipo de atención médica sobre los posibles efectos secundarios de la cirugía específica que tendrá. Obtenga más información sobre los conceptos básicos de la cirugía del cáncer.
La terapia sistémica es el uso de medicamentos para destruir las células cancerosas. Este tipo de medicamento se administra a través del torrente sanguíneo o por la boca para llegar a las células cancerosas de todo el cuerpo (el "sistema" en "terapia sistémica"). Las terapias sistémicas generalmente las prescribe un oncólogo médico, un médico que se especializa en el tratamiento del cáncer con medicamentos.
Las formas comunes de administrar terapias sistémicas incluyen un tubo intravenoso (IV) colocado en una vena con una aguja o en una píldora o cápsula que se traga (por vía oral).
Los tipos de terapias sistémicas que se usan para el cáncer de vejiga incluyen:
Cada uno de estos tipos de terapias se analiza a continuación con más detalle. Una persona puede recibir 1 tipo de terapia sistémica a la vez o una combinación de terapias sistémicas al mismo tiempo. También se pueden administrar como parte de un plan de tratamiento que incluye cirugía y/o radioterapia.
Los medicamentos utilizados para tratar el cáncer se evalúan continuamente. Hablar con su médico suele ser la mejor manera de conocer los medicamentos que le recetaron, su propósito y sus posibles efectos secundarios e interacciones con otros medicamentos. También es importante que informe a su médico si está tomando otros medicamentos o suplementos recetados o de venta libre. Las hierbas, los suplementos y otros medicamentos pueden interactuar con los medicamentos contra el cáncer. Obtenga más información sobre sus recetas usando bases de datos investigables.
La quimioterapia es el uso de medicamentos para destruir las células cancerosas, generalmente impidiendo que las células cancerosas crezcan, se dividan y produzcan más células. Un régimen o programa de quimioterapia generalmente consta de una cantidad específica de ciclos administrados durante un período de tiempo determinado. Un paciente puede recibir 1 medicamento a la vez o una combinación de diferentes medicamentos administrados el mismo día.
Hay 2 tipos de quimioterapia que se pueden usar para tratar el cáncer de vejiga. El tipo que recomienda el médico y cuándo se administra depende de la etapa del cáncer. Los pacientes deben hablar con su médico acerca de la quimioterapia antes o después de la cirugía.
Muchas quimioterapias sistémicas continúan probándose en ensayos clínicos para ayudar a determinar qué medicamentos o combinaciones de medicamentos funcionan mejor para tratar el cáncer de vejiga. Por lo general, una combinación de medicamentos funciona mejor que un medicamento solo. La evidencia respalda firmemente el uso de quimioterapia basada en cisplatino antes de la cirugía radical para el cáncer de vejiga con invasión muscular. Esto se llama "quimioterapia neoadyuvante".
Si la quimioterapia basada en platino reduce o retarda/estabiliza el cáncer urotelial avanzado o metastásico, se puede usar la inmunoterapia con avelumab (Bavencio, ver más abajo) para tratar de prevenir o retrasar la reaparición del cáncer y ayudar a las personas a vivir más tiempo. Esto se llama tratamiento de mantenimiento del interruptor.
Los efectos secundarios de la quimioterapia dependen del fármaco individual, del régimen combinado y de la dosis utilizada, pero pueden incluir fatiga, riesgo de infección, coágulos sanguíneos y sangrado. pérdida de apetito, cambios en el gusto, náuseas y vómitos, caída del cabello, diarrea, entre otros. Estos efectos secundarios generalmente desaparecen una vez finalizado el tratamiento.
Inmunoterapia, también llamada terapia biológica, está diseñada para estimular las defensas naturales del cuerpo para combatir el cáncer. Utiliza materiales fabricados por el cuerpo o en un laboratorio para mejorar, apuntar o restaurar la función del sistema inmunológico. Se puede administrar localmente o en todo el cuerpo.
Bacilo Calmette-Guerin (BCG). El fármaco de inmunoterapia estándar para el cáncer de vejiga es una micobacteria debilitada llamada BCG, que es similar a la bacteria que causa la tuberculosis. BCG se coloca directamente en la vejiga a través de un catéter. Esto se llama terapia intravesical. BCG se adhiere al revestimiento interior de la vejiga y estimula el sistema inmunitario para que destruya las células tumorales. BCG puede causar síntomas similares a los de la gripe, fiebre, escalofríos, fatiga, sensación de ardor en la vejiga, sangrado de la vejiga, entre otros.
/bcg-immunotherapy-4843201-ADD-FINAL-V32-7ca128db117246f3a41ebb41acc9abf7.png)
Interferón (Roferon-A, Intron A, Alferon). El interferón es otro tipo de inmunoterapia que rara vez se puede administrar como terapia intravesical. A veces se combina con BCG si el uso de BCG solo no ayuda a tratar el cáncer, pero hoy en día es extremadamente poco común.
Inhibidores del punto de control inmunitario
Un área activa de la investigación en inmunoterapia está analizando fármacos que bloquean una proteína llamada PD-1, o su ligando, PD-L1. PD-1 se encuentra en la superficie de las células T, que son un tipo de glóbulo blanco que ayuda directamente al sistema inmunológico del cuerpo a combatir las enfermedades. Debido a que PD-1 evita que el sistema inmunológico destruya las células cancerosas, detener el funcionamiento de PD-1 permite que el sistema inmunológico elimine mejor el cáncer.
Los inhibidores del punto de control inmunitario continúan estudiándose en varios ensayos clínicos en todas las etapas del cáncer de vejiga.
Diferentes tipos de inmunoterapia pueden causar diferentes efectos secundarios. Los efectos secundarios comunes incluyen fatiga, reacciones cutáneas (como picazón y sarpullido), síntomas similares a los de la gripe, cambios en la función de la glándula tiroides, cambios hormonales y/o de peso, diarrea e inflamación de los pulmones, el hígado y el intestino, entre otros. Cualquier órgano del cuerpo puede ser el objetivo de un sistema inmunitario hiperactivo, así que hable con su médico acerca de los posibles efectos secundarios de la inmunoterapia recomendada para usted, para que sepa qué cambios buscar y pueda informarlos al equipo de atención médica de manera temprana. Obtenga más información sobre los conceptos básicos de la inmunoterapia.
La terapia dirigida es un tratamiento que se dirige a genes, proteínas o al entorno tisular específicos del cáncer que contribuyen al crecimiento y la supervivencia del cáncer. Este tipo de tratamiento bloquea el crecimiento y la propagación de las células cancerosas e intenta limitar el daño a las células sanas.
No todos los tumores tienen los mismos objetivos. Para encontrar el tratamiento más efectivo, su médico puede realizar pruebas genómicas para identificar los genes, las proteínas y otros factores en su tumor. Esto ayuda a los médicos a combinar mejor a cada paciente con el tratamiento estándar más efectivo y los ensayos clínicos relevantes siempre que sea posible. Además, los estudios de investigación continúan descubriendo más sobre objetivos moleculares específicos y nuevos tratamientos dirigidos a ellos. Obtenga más información sobre los conceptos básicos de los tratamientos dirigidos.
Erdafitinib (Balversa). Erdafitinib es un fármaco administrado por vía oral que está aprobado para tratar a personas con carcinoma urotelial localmente avanzado o metastásico con FGFR3 or FGFR2 cambios genéticos que han seguido creciendo o propagándose durante o después de la quimioterapia con platino. Existe una prueba complementaria específica aprobada por la FDA para averiguar quién puede beneficiarse del tratamiento con erdafitinib.
Los efectos secundarios comunes de erdafitinib pueden incluir un aumento del nivel de fosfato, llagas en la boca, fatiga, náuseas, diarrea, boca/piel seca, uñas que se separan del lecho ungueal o mala formación de las uñas, y cambios en el apetito y el gusto, entre otros. Erdafitinib también puede causar problemas oculares raros pero graves, como retinopatía y desprendimiento epitelial, lo que podría causar puntos ciegos que se denominan defectos del campo visual. Es necesaria la evaluación por un oftalmólogo u optometrista al menos en los primeros 4 meses, junto con evaluaciones frecuentes de la rejilla de Amsler en el hogar.
Enfortumab vedotina-ejfv (Padčev)
Enfortumab vedotin-ejfv está aprobado para tratar el cáncer urotelial localmente avanzado (irresecable) o metastásico en:
Enfortumab vedotin-ejfv es un conjugado anticuerpo-fármaco que se dirige a la nectina-4, que está presente en las células cancerosas uroteliales. Conjugados anticuerpo-fármaco se adhieren a objetivos en las células cancerosas y luego liberan una pequeña cantidad de medicamento contra el cáncer directamente en las células tumorales. Los efectos secundarios comunes de enfortumab vedotin-ejfv incluyen fatiga, neuropatía periférica, erupción cutánea, caída del cabello, cambios en el apetito y el gusto, náuseas, diarrea, ojo seco, picazón, piel seca y niveles elevados de azúcar en sangre, entre otros.
Sacituzumab govitecán (Trodelvy)
Sacituzumab govitecan está aprobado para tratar el carcinoma urotelial metastásico o localmente avanzado que se trató previamente con quimioterapia con platino y un inhibidor del punto de control inmunitario PD-1 o PD-L1, que se aplica a muchas personas con carcinoma urotelial. Al igual que enfortumab vedotin-ejfv, sacituzumab govitecan es un conjugado de anticuerpo y fármaco, pero tiene una estructura, componentes y mecanismos de acción muy diferentes. Los efectos secundarios comunes de sacituzumab govitecan pueden incluir recuento bajo de ciertos glóbulos blancos (neutropenia), náuseas, diarrea, fatiga, pérdida de cabello, anemia, vómitos, estreñimiento, disminución del apetito, sarpullido, dolor abdominal y algunos otros efectos menos comunes.
Hable con su médico acerca de los posibles efectos secundarios de un medicamento específico y cómo pueden controlarse.
La radioterapia es el uso de rayos X de alta energía u otras partículas para destruir las células cancerosas. Un médico que se especializa en administrar radioterapia para tratar el cáncer se llama oncólogo radioterápico. El tipo más común de tratamiento con radiación se llama radioterapia de haz externo, que es radioterapia administrada desde una máquina fuera del cuerpo. Cuando la radioterapia se administra mediante implantes, se denomina radioterapia interna o braquiterapia. Sin embargo, la braquiterapia no se usa en el cáncer de vejiga. Un régimen o programa de radioterapia generalmente consta de una cantidad específica de tratamientos administrados durante un período de tiempo determinado.
Por lo general, la radioterapia no se usa sola como tratamiento primario para el cáncer de vejiga, pero generalmente se administra en combinación con quimioterapia sistémica. Algunas personas que no pueden recibir quimioterapia pueden recibir radioterapia sola. La radioterapia y la quimioterapia combinadas se pueden usar para tratar el cáncer que se encuentra solo en la vejiga:
Los efectos secundarios de la radioterapia pueden incluir fatiga, reacciones cutáneas leves y evacuaciones blandas. Para el cáncer de vejiga, los efectos secundarios ocurren con mayor frecuencia en el área pélvica o abdominal y pueden incluir irritación de la vejiga, con la necesidad de orinar con frecuencia durante el período de tratamiento y sangrado de la vejiga o el recto; otros efectos secundarios pueden ocurrir con menos frecuencia. La mayoría de los efectos secundarios tienden a desaparecer relativamente pronto después de finalizar el tratamiento.
El cáncer y su tratamiento causan síntomas físicos y efectos secundarios, así como efectos emocionales, sociales y financieros. El manejo de todos estos efectos se denomina cuidados paliativos o atención de apoyo. Es una parte importante de su atención que se incluye junto con los tratamientos destinados a retardar, detener o eliminar el cáncer.
Cuidados paliativos se centra en mejorar cómo se siente durante el tratamiento controlando los síntomas y apoyando a los pacientes y sus familias con otras necesidades no médicas. Cualquier persona, independientemente de su edad o tipo y estadio del cáncer, puede recibir este tipo de atención. Y a menudo funciona mejor cuando se inicia inmediatamente después de un diagnóstico de cáncer avanzado. Las personas que reciben cuidados paliativos junto con tratamiento para el cáncer a menudo tienen síntomas menos graves, mejor calidad de vida, informan que están más satisfechos con el tratamiento y pueden vivir más tiempo.
Los tratamientos paliativos varían ampliamente y con frecuencia incluyen medicamentos, cambios nutricionales, técnicas de relajación, apoyo emocional y espiritual y otras terapias. También puede recibir tratamientos paliativos similares a los destinados a eliminar el cáncer, como quimioterapia, cirugía o radioterapia.
Antes de que comience el tratamiento, hable con su médico acerca de los objetivos de cada tratamiento en el plan de tratamiento. También debe hablar sobre los posibles efectos secundarios del plan de tratamiento específico y las opciones de cuidados paliativos.
Durante el tratamiento, su equipo de atención médica puede pedirle que responda preguntas sobre sus síntomas y efectos secundarios y que describa cada problema. Asegúrese de informar al equipo de atención médica si tiene algún problema. Esto ayuda al equipo de atención médica a tratar cualquier síntoma y efecto secundario lo más rápido posible. También puede ayudar a prevenir problemas más graves en el futuro.
Una remisión es cuando el cáncer no se puede detectar en el cuerpo y no hay síntomas. A esto también se le puede llamar no tener evidencia de enfermedad o NED.
Una remisión puede ser temporal o permanente. Esta incertidumbre hace que muchas personas se preocupen de que el cáncer regrese. Si bien muchas remisiones son permanentes, es importante hablar con su médico sobre la posibilidad de que el cáncer regrese. Comprender su riesgo de recurrencia y las opciones de tratamiento puede ayudarlo a sentirse más preparado si el cáncer regresa.
Si el cáncer regresa después del tratamiento original, se le llama cáncer recurrente. Puede reaparecer en el mismo lugar (recurrencia local), cerca (recurrencia regional) o en otro lugar (recurrencia a distancia, también conocida como metástasis).
Cuando esto ocurra, comenzará de nuevo un nuevo ciclo de pruebas para obtener la mayor cantidad de información posible sobre la recurrencia. Después de realizar esta prueba, usted y su médico hablarán sobre las opciones de tratamiento.
En general, los cánceres de vejiga que no invaden los músculos y que reaparecen en el mismo lugar que el tumor original o en otra parte de la vejiga pueden tratarse de manera similar al primer cáncer. Sin embargo, si el cáncer continúa regresando después del tratamiento, se puede recomendar una cistectomía radical. Los cánceres de vejiga que recurren fuera de la vejiga son más difíciles de eliminar con cirugía y, a menudo, se tratan con terapias sistémicas, radioterapia o ambas. Su médico también puede sugerir ensayos clínicos que estén estudiando nuevas formas de tratar este tipo de cáncer recurrente. Cualquiera que sea el plan de tratamiento que elija, los cuidados paliativos pueden ser importantes para aliviar los síntomas y los efectos secundarios.
Las personas con cáncer recurrente a menudo experimentan emociones como incredulidad o miedo. Le recomendamos que hable con el equipo de atención médica acerca de estos sentimientos y pregunte sobre los servicios de apoyo que lo ayuden a sobrellevar la situación. Obtenga más información sobre cómo lidiar con la recurrencia del cáncer.
La recuperación completa del cáncer de vejiga no siempre es posible. Si el cáncer no se puede curar o controlar, la enfermedad puede llamarse avanzada o metastásica.
Este diagnóstico es estresante y, para muchas personas, es difícil hablar sobre el cáncer avanzado. Sin embargo, es importante tener conversaciones abiertas y honestas con su equipo de atención médica para expresar sus sentimientos, preferencias e inquietudes. El equipo de atención médica tiene habilidades especiales, experiencia, pericia y conocimiento para apoyar a los pacientes y sus familias, y está ahí para ayudar. Asegurarse de que una persona esté físicamente cómoda, libre de dolor y emocionalmente apoyada es extremadamente importante.
Los pacientes que tienen cáncer avanzado y que se espera que vivan menos de 6 meses pueden considerar el cuidado de hospicio. El cuidado de hospicio es un tipo específico de cuidado paliativo diseñado para brindar la mejor calidad de vida posible a las personas que están cerca del final de su vida. Se recomienda que usted y su familia hablen con el equipo de atención médica sobre las opciones de cuidados paliativos, que incluyen cuidados paliativos en el hogar, un centro especial de cuidados paliativos u otros lugares de atención médica. El cuidado de enfermería y el equipo especial pueden hacer que quedarse en casa sea una opción viable para muchas familias.