


Trattamento del cancro alla vescica
Chirurgia è la rimozione del tumore e di parte del tessuto sano circostante durante un'operazione. Esistono diversi tipi di intervento chirurgico per il cancro della vescica. Il tuo team sanitario ti consiglierà un intervento chirurgico specifico in base allo stadio e al grado della malattia.
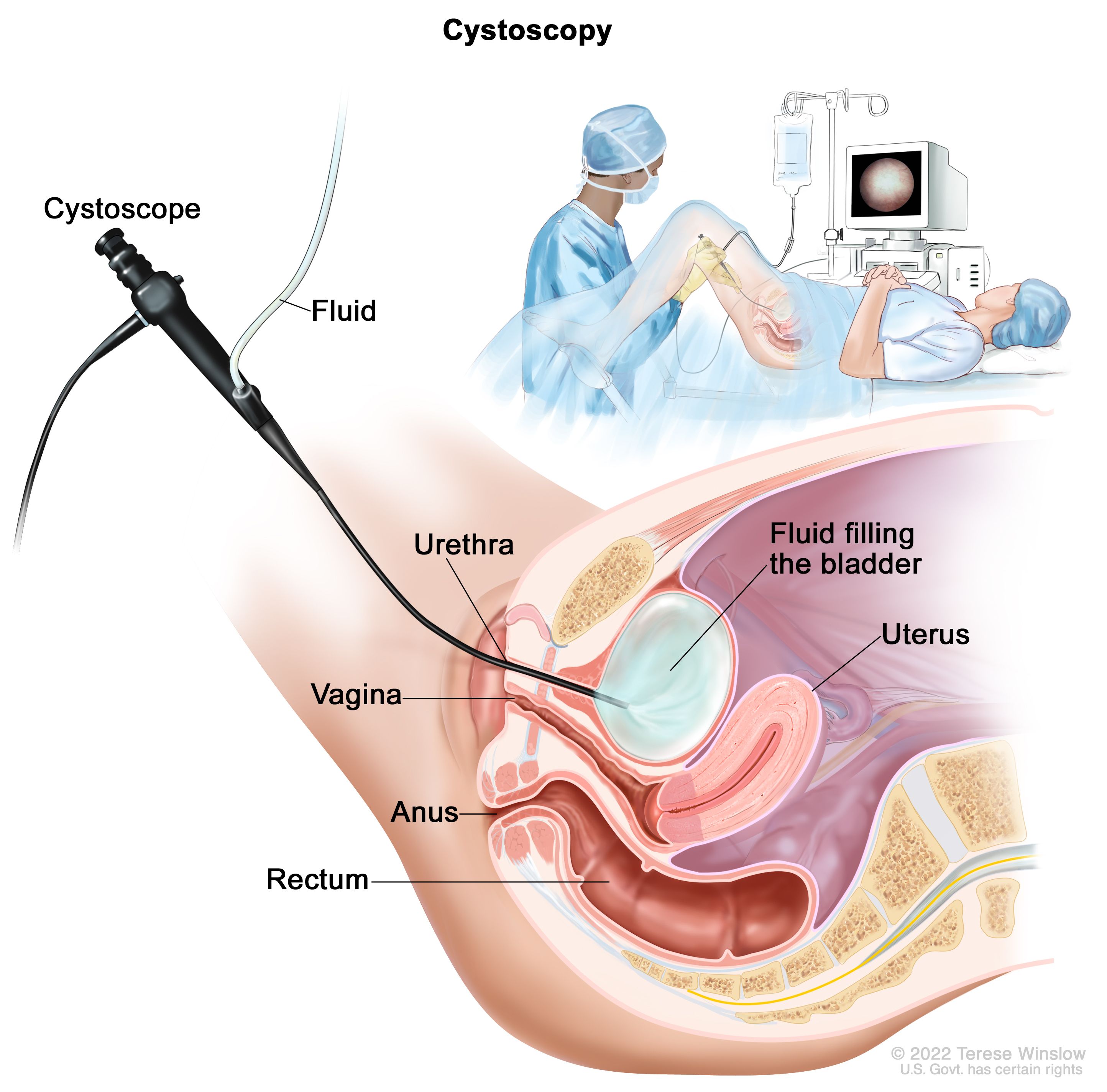
Resezione del tumore della vescica transuretrale (TURBT). Questa procedura è utilizzata per diagnosi e stadiazione così come il trattamento. Durante TURBT, un chirurgo inserisce un cistoscopio attraverso l'uretra nella vescica. Il chirurgo quindi rimuove il tumore utilizzando uno strumento con un piccolo anello di filo, un laser o una folgorazione (elettricità ad alta energia). Al paziente viene somministrato un anestetico, un farmaco per bloccare la consapevolezza del dolore, prima dell'inizio della procedura.
Per le persone con cancro della vescica non muscolo-invasivo, la TURBT potrebbe essere in grado di eliminare il cancro. Tuttavia, il medico può raccomandare trattamenti aggiuntivi per ridurre il rischio di recidiva del cancro, come la chemioterapia intravescicale o l’immunoterapia (vedi sotto). Per le persone con cancro della vescica muscolo-invasivo, di solito sono raccomandati trattamenti aggiuntivi che comportano un intervento chirurgico per rimuovere la vescica o, meno comunemente, la radioterapia. Chemioterapia è comunemente usato nel cancro della vescica muscolo-invasivo.
Cistectomia radicale e dissezione linfonodale. Una cistectomia radicale è la rimozione dell'intera vescica e possibilmente dei tessuti e degli organi vicini. Per gli uomini, di solito vengono asportate anche la prostata e parte dell'uretra. Per le donne, l'utero, le tube di Falloppio, le ovaie e parte della vagina possono essere rimossi. Per tutti i pazienti, i linfonodi pelvici vengono rimossi. Questa è chiamata dissezione linfonodale pelvica. Una dissezione linfonodale pelvica estesa è il modo più accurato per trovare il cancro che si è diffuso ai linfonodi. In situazioni rare e molto specifiche, potrebbe essere opportuno rimuovere solo una parte della vescica, operazione chiamata cistectomia parziale. Tuttavia, questo intervento chirurgico non è lo standard di cura per le persone con malattia muscolo-invasiva.

Durante una cistectomia laparoscopica o robotica, il chirurgo esegue diverse piccole incisioni, o tagli, invece dell'unica incisione più grande utilizzata per la tradizionale chirurgia a cielo aperto. Il chirurgo utilizza quindi attrezzature telescopiche con o senza assistenza robotica per rimuovere la vescica. Il chirurgo deve praticare un'incisione per rimuovere la vescica e il tessuto circostante. Questo tipo di operazione richiede un chirurgo molto esperto in questo tipo di chirurgia. Il tuo medico può discutere queste opzioni con te e aiutarti a prendere una decisione informata.
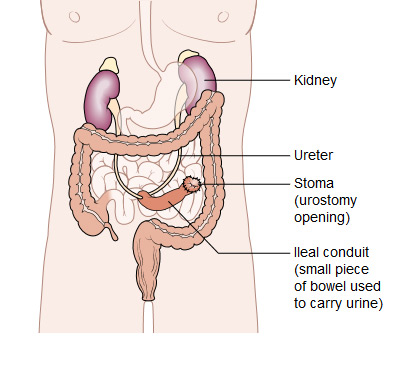
Deviazione urinaria. Se la vescica viene rimossa, il medico creerà un nuovo modo per espellere l'urina dal corpo. Un modo per farlo è utilizzare una sezione dell'intestino tenue o del colon per deviare l'urina verso uno stoma o una stomia (un'apertura) all'esterno del corpo. Il paziente deve quindi indossare una sacca attaccata allo stoma per raccogliere e drenare l'urina.
A volte i chirurghi possono utilizzare parte dell'intestino tenue o crasso per creare un serbatoio urinario, che è una sacca di conservazione che si trova all'interno del corpo. Con queste procedure, il paziente non ha bisogno di una sacca urinaria. Per alcuni pazienti, il chirurgo è in grado di collegare la sacca all’uretra, creando quella che viene chiamata neovescica, in modo che il paziente possa espellere l’urina dal corpo. Tuttavia, se la neovescica non è completamente svuotata dall’urina, il paziente potrebbe dover inserire un tubo sottile chiamato catetere. Inoltre, i pazienti con neovescica non avranno più la voglia di urinare e dovranno imparare a urinare secondo un programma coerente. Per altri pazienti, viene creata una sacca interna (all'interno dell'addome) fatta di intestino tenue e collegata alla pelle dell'addome o dell'ombelico (ombelico) attraverso un piccolo stoma (un esempio è un "Custodia dell'Indiana"). Con questo approccio, i pazienti non hanno bisogno di indossare una sacca. I pazienti drenano la sacca interna più volte al giorno inserendo un catetere attraverso il piccolo stoma e rimuovendo immediatamente il catetere.
Vivere senza vescica può influire sulla qualità della vita del paziente. Trovare il modo di conservare tutta o parte della vescica è un obiettivo importante del trattamento. Per alcune persone con cancro della vescica muscolo-invasivo, i piani di trattamento che prevedono chemioterapia e radioterapia dopo TURBT ottimale possono essere utilizzati come alternativa alla rimozione della vescica.
Gli effetti collaterali della chirurgia del cancro alla vescica dipendono dalla procedura. La ricerca ha dimostrato che avere un chirurgo esperto nel cancro alla vescica può migliorare l'esito delle persone con cancro alla vescica. I pazienti dovrebbero parlare in dettaglio con il proprio medico per capire esattamente quali effetti collaterali possono verificarsi, inclusi gli effetti collaterali urinari e sessuali, e come possono essere gestiti. In generale, gli effetti collaterali possono includere:
Prima dell'intervento, parla con il tuo team sanitario dei possibili effetti collaterali dell'intervento chirurgico specifico che avrai. Ulteriori informazioni sulle basi della chirurgia del cancro..
La terapia sistemica è l’uso di farmaci per distruggere le cellule tumorali. Questo tipo di farmaci viene somministrato attraverso il flusso sanguigno o dalla bocca per raggiungere le cellule tumorali in tutto il corpo (il "sistema" in "terapia sistemica"). Le terapie sistemiche sono generalmente prescritte da un oncologo medico, un medico specializzato nel trattamento del cancro con farmaci.
I modi comuni per somministrare terapie sistemiche includono un tubo endovenoso (IV) inserito in una vena utilizzando un ago o in una pillola o capsula che viene ingerita (per via orale).
I tipi di terapie sistemiche utilizzate per il cancro della vescica includono:
Ciascuno di questi tipi di terapie è discusso di seguito in modo più dettagliato. Una persona può ricevere 1 tipo di terapia sistemica alla volta o una combinazione di terapie sistemiche somministrate contemporaneamente. Possono anche essere somministrati come parte di un piano di trattamento che include chirurgia e/o radioterapia.
I farmaci usati per trattare il cancro vengono continuamente valutati. Parlare con il tuo medico è spesso il modo migliore per conoscere i farmaci prescritti per te, il loro scopo e i loro potenziali effetti collaterali e interazioni con altri farmaci. È anche importante informare il medico se stai assumendo altri farmaci o integratori da prescrizione o da banco. Erbe, integratori e altri farmaci possono interagire con i farmaci antitumorali. Scopri di più sulle tue prescrizioni utilizzando database ricercabili.
La chemioterapia è l'uso di farmaci per distruggere le cellule tumorali, di solito impedendo alle cellule tumorali di crescere, dividersi e produrre più cellule. Un regime chemioterapico, o programma, consiste in genere in un numero specifico di cicli somministrati in un determinato periodo di tempo. Un paziente può ricevere 1 farmaco alla volta o una combinazione di diversi farmaci somministrati lo stesso giorno.
Esistono 2 tipi di chemioterapia che possono essere utilizzati per trattare il cancro alla vescica. Il tipo raccomandato dal medico e quando viene somministrato dipende dallo stadio del cancro. I pazienti dovrebbero parlare con il proprio medico della chemioterapia prima o dopo l'intervento chirurgico.
Molte chemioterapie sistemiche continuano ad essere testate in studi clinici per aiutare a scoprire quali farmaci o combinazioni di farmaci funzionano meglio per trattare il cancro della vescica. Di solito una combinazione di farmaci funziona meglio di un farmaco da solo. L’evidenza supporta fortemente l’uso della chemioterapia a base di cisplatino prima della chirurgia radicale per il cancro della vescica muscolo-invasivo. Questa si chiama "chemioterapia neoadiuvante".
Se la chemioterapia a base di platino riduce o rallenta/stabilizza il cancro uroteliale avanzato o metastatico, l'immunoterapia con avelumab (Bavencio, vedi sotto) può essere utilizzata per cercare di prevenire o ritardare la ricomparsa del cancro e per aiutare le persone a vivere più a lungo. Questo è chiamato trattamento di mantenimento dell'interruttore.
Gli effetti collaterali della chemioterapia dipendono dal singolo farmaco, dal regime di combinazione e dalla dose utilizzata, ma possono includere affaticamento, rischio di infezione, coaguli di sangue e sanguinamento, perdita di appetito, alterazioni del gusto, nausea e vomito, perdita di capelli, diarrea, tra gli altri. Questi effetti collaterali di solito scompaiono una volta terminato il trattamento.
immunoterapia, chiamata anche terapia biologica, è progettata per potenziare le difese naturali dell'organismo per combattere il cancro. Utilizza materiali prodotti dall'organismo o in laboratorio per migliorare, mirare o ripristinare la funzione del sistema immunitario. Può essere somministrato localmente o in tutto il corpo.
Bacillo Calmette-Guerin (BCG). Il farmaco immunoterapico standard per il cancro alla vescica è un micobatterio indebolito chiamato BCG, che è simile ai batteri che causano la tubercolosi. BCG viene inserito direttamente nella vescica attraverso un catetere. Questa è chiamata terapia intravescicale. Il BCG si attacca al rivestimento interno della vescica e stimola il sistema immunitario a distruggere le cellule tumorali. BCG può causare sintomi simil-influenzali, febbre, brividi, affaticamento, sensazione di bruciore nella vescica, sanguinamento dalla vescica, tra gli altri.
/bcg-immunotherapy-4843201-ADD-FINAL-V32-7ca128db117246f3a41ebb41acc9abf7.png)
Interferone (Roferon-A, Intron A, Alferon). L'interferone è un altro tipo di immunoterapia che raramente può essere somministrato come terapia intravescicale. A volte è combinato con BCG se l'uso di BCG da solo non aiuta a curare il cancro, ma al giorno d'oggi è estremamente raro.
Inibitori del checkpoint immunitario
Un’area attiva della ricerca sull’immunoterapia sta esaminando i farmaci che bloccano una proteina chiamata PD-1, o il suo ligando, PD-L1. Il PD-1 si trova sulla superficie delle cellule T, che sono un tipo di globuli bianchi che aiutano direttamente il sistema immunitario del corpo a combattere le malattie. Poiché il PD-1 impedisce al sistema immunitario di distruggere le cellule tumorali, impedirne l’azione consente al sistema immunitario di eliminare meglio il cancro.
Gli inibitori del checkpoint immunitario continuano a essere studiati in numerosi studi clinici in tutte le fasi del cancro alla vescica.
Diversi tipi di immunoterapia possono causare diversi effetti collaterali. Gli effetti indesiderati comuni includono affaticamento, reazioni cutanee (come prurito ed eruzione cutanea), sintomi simil-influenzali, alterazioni della funzionalità della ghiandola tiroidea, variazioni ormonali e/o di peso, diarrea e infiammazione polmonare, epatica e intestinale, tra gli altri. Qualsiasi organo del corpo può essere bersaglio di un sistema immunitario iperattivo, quindi parla con il tuo medico dei possibili effetti collaterali dell'immunoterapia consigliata per te, in modo da sapere quali cambiamenti cercare e poterli segnalare tempestivamente al team sanitario. Ulteriori informazioni sulle basi dell'immunoterapia..
La terapia mirata è un trattamento che prende di mira i geni specifici del cancro, le proteine o l’ambiente tissutale che contribuisce alla crescita e alla sopravvivenza del cancro. Questo tipo di trattamento blocca la crescita e la diffusione delle cellule tumorali e cerca di limitare i danni alle cellule sane.
Non tutti i tumori hanno gli stessi obiettivi. Per trovare il trattamento più efficace, il medico può eseguire test genomici per identificare i geni, le proteine e altri fattori nel tumore. Ciò aiuta i medici ad abbinare meglio ogni paziente al trattamento standard più efficace e agli studi clinici pertinenti, ove possibile. Inoltre, gli studi di ricerca continuano a scoprire di più su specifici bersagli molecolari e nuovi trattamenti diretti a loro. Ulteriori informazioni sulle basi dei trattamenti mirati.
Erdafitinib (Balversa). Erdafitinib è un farmaco somministrato per via orale (orale) approvato per il trattamento di pazienti con carcinoma uroteliale localmente avanzato o metastatico con FGFFR3 or FGFFR2 cambiamenti genetici che hanno continuato a crescere o diffondersi durante o dopo la chemioterapia con platino. Esiste uno specifico test di accompagnamento approvato dalla FDA per scoprire chi può trarre beneficio dal trattamento con erdafitinib.
Gli effetti collaterali comuni di erdafitinib possono includere aumento del livello di fosfato, ulcere della bocca, affaticamento, nausea, diarrea, secchezza delle fauci/pelle, unghie che si separano dal letto ungueale o scarsa formazione delle unghie e cambiamento dell'appetito e del gusto, tra gli altri. Erdafitinib può anche causare problemi agli occhi rari ma gravi, tra cui retinopatia e distacco epiteliale, che potrebbero causare punti ciechi chiamati difetti del campo visivo. La valutazione da parte di un oftalmologo o di un optometrista è necessaria almeno nei primi 4 mesi, insieme a frequenti valutazioni della griglia di Amsler a casa.
Enfortumab vedotin-ejfv (Padcev)
Enfortumab vedotin-ejfv è approvato per il trattamento del carcinoma uroteliale localmente avanzato (non resecabile) o metastatico in:
Enfortumab vedotin-ejfv è un coniugato farmaco-anticorpo che prende di mira la nectina-4, presente nelle cellule tumorali uroteliali. Coniugati anticorpo-farmaco si attaccano ai bersagli sulle cellule tumorali e quindi rilasciano una piccola quantità di farmaco antitumorale direttamente nelle cellule tumorali. Gli effetti collaterali comuni di enfortumab vedotin-ejfv includono affaticamento, neuropatia periferica, eruzione cutanea, perdita di capelli, alterazioni dell'appetito e del gusto, nausea, diarrea, secchezza oculare, prurito, pelle secca e aumento degli zuccheri nel sangue, tra gli altri.
Sacituzumab govitecan (Trodelvy)
Sacituzumab govitecan è approvato per il trattamento del carcinoma uroteliale localmente avanzato o metastatico che è stato precedentemente trattato con una chemioterapia a base di platino e un inibitore del checkpoint immunitario PD-1 o PD-L1, che si applica a molte persone con carcinoma uroteliale. Come enfortumab vedotin-ejfv, sacituzumab govitecan è un coniugato anticorpo-farmaco ma ha struttura, componenti e meccanismo d'azione molto diversi. Gli effetti indesiderati comuni di sacituzumab govitecan possono includere una bassa conta di alcuni globuli bianchi (neutropenia), nausea, diarrea, affaticamento, perdita di capelli, anemia, vomito, costipazione, diminuzione dell'appetito, eruzione cutanea, dolore addominale e alcuni altri effetti meno comuni.
Parla con il tuo medico dei possibili effetti collaterali di un farmaco specifico e di come possono essere gestiti.
La radioterapia è l'uso di raggi X ad alta energia o altre particelle per distruggere le cellule tumorali. Un medico specializzato nella somministrazione di radioterapia per curare il cancro è chiamato radioterapista. Il tipo più comune di radioterapia è chiamato radioterapia a raggi esterni, che è la radioterapia somministrata da una macchina esterna al corpo. Quando la radioterapia viene somministrata utilizzando impianti, si chiama radioterapia interna o brachiterapia. Tuttavia, la brachiterapia non viene utilizzata nel cancro della vescica. Un regime di radioterapia, o programma, di solito consiste in un numero specifico di trattamenti somministrati in un determinato periodo di tempo.
La radioterapia di solito non viene utilizzata da sola come trattamento primario per il cancro della vescica, ma viene generalmente somministrata in combinazione con la chemioterapia sistemica. Alcune persone che non possono ricevere la chemioterapia potrebbero ricevere la sola radioterapia. La radioterapia e la chemioterapia combinate possono essere utilizzate per trattare il cancro che si trova solo nella vescica:
Gli effetti collaterali della radioterapia possono includere affaticamento, reazioni cutanee lievi e movimenti intestinali sciolti. Per il cancro della vescica, gli effetti collaterali si verificano più comunemente nella zona pelvica o addominale e possono includere irritazione della vescica, con necessità di urinare frequentemente durante il periodo di trattamento e sanguinamento dalla vescica o dal retto; altri effetti indesiderati possono verificarsi meno comunemente. La maggior parte degli effetti collaterali tende a scomparire relativamente presto al termine del trattamento.
Il cancro e il suo trattamento causano sintomi fisici ed effetti collaterali, nonché effetti emotivi, sociali e finanziari. La gestione di tutti questi effetti è chiamata cure palliative o cure di supporto. È una parte importante della tua cura che è inclusa insieme ai trattamenti destinati a rallentare, fermare o eliminare il cancro.
Cure palliative si concentra sul miglioramento del modo in cui ci si sente durante il trattamento gestendo i sintomi e supportando i pazienti e le loro famiglie con altre esigenze non mediche. Qualsiasi persona, indipendentemente dall’età o dal tipo e dallo stadio del cancro, può ricevere questo tipo di cure. E spesso funziona meglio quando viene avviato subito dopo una diagnosi di cancro in stadio avanzato. Le persone che ricevono cure palliative insieme al trattamento per il cancro spesso presentano sintomi meno gravi, una migliore qualità della vita, riferiscono di essere più soddisfatti del trattamento e possono vivere più a lungo.
I trattamenti palliativi variano ampiamente e spesso includono farmaci, cambiamenti nutrizionali, tecniche di rilassamento, supporto emotivo e spirituale e altre terapie. Potresti anche ricevere trattamenti palliativi simili a quelli destinati a liberarti del cancro, come la chemioterapia, la chirurgia o la radioterapia.
Prima dell'inizio del trattamento, parla con il tuo medico degli obiettivi di ciascun trattamento nel piano di trattamento. Dovresti anche parlare dei possibili effetti collaterali del piano di trattamento specifico e delle opzioni di cure palliative.
Durante il trattamento, il tuo team sanitario potrebbe chiederti di rispondere a domande sui sintomi e sugli effetti collaterali e di descrivere ciascun problema. Assicurati di dire al team di assistenza sanitaria se stai riscontrando un problema. Questo aiuta il team sanitario a trattare qualsiasi sintomo ed effetto collaterale il più rapidamente possibile. Può anche aiutare a prevenire problemi più seri in futuro.
Una remissione avviene quando il cancro non può essere rilevato nel corpo e non ci sono sintomi. Ciò può anche essere definito assenza di evidenza di malattia o NED.
Una remissione può essere temporanea o permanente. Questa incertezza induce molte persone a temere che il cancro possa ripresentarsi. Sebbene molte remissioni siano permanenti, è importante parlare con il medico della possibilità che il cancro si ripresenti. Comprendere il rischio di recidiva e le opzioni terapeutiche può aiutarti a sentirti più preparato se il cancro dovesse ripresentarsi.
Se il cancro ritorna dopo il trattamento originale, si parla di cancro ricorrente. Può ripresentarsi nello stesso luogo (chiamata recidiva locale), nelle vicinanze (recidiva regionale) o in un altro luogo (recidiva distante, nota anche come metastasi).
Quando ciò si verifica, un nuovo ciclo di test ricomincerà per imparare il più possibile sulla ricorrenza. Al termine di questo test, tu e il tuo medico parlerete delle opzioni di trattamento.
In generale, i tumori della vescica non muscolo-invasivi che ritornano nella stessa posizione del tumore originale o da qualche altra parte nella vescica possono essere trattati in modo simile al primo tumore. Tuttavia, se il cancro continua a ripresentarsi dopo il trattamento, può essere raccomandata la cistectomia radicale. I tumori della vescica che si ripetono al di fuori della vescica sono più difficili da eliminare con la chirurgia e sono spesso trattati con terapie che utilizzano la terapia sistemica, la radioterapia o entrambe. Il medico può anche suggerire studi clinici che stanno studiando nuovi modi per trattare questo tipo di cancro ricorrente. Qualunque piano di trattamento tu scelga, le cure palliative possono essere importanti per alleviare i sintomi e gli effetti collaterali.
Le persone con cancro ricorrente spesso provano emozioni come incredulità o paura. Sei incoraggiato a parlare con il team di assistenza sanitaria di questi sentimenti e chiedi informazioni sui servizi di supporto per aiutarti a far fronte. Ulteriori informazioni su come affrontare la recidiva del cancro.
Il recupero completo dal cancro alla vescica non è sempre possibile. Se il cancro non può essere curato o controllato, la malattia può essere definita avanzata o metastatica.
Questa diagnosi è stressante e per molte persone è difficile discutere di cancro avanzato. Tuttavia, è importante avere conversazioni aperte e oneste con il proprio team sanitario per esprimere i propri sentimenti, preferenze e preoccupazioni. Il team di assistenza sanitaria ha abilità, esperienza, competenza e conoscenza speciali per supportare i pazienti e le loro famiglie ed è lì per aiutare. Assicurarsi che una persona sia fisicamente a suo agio, libera dal dolore e supportata emotivamente è estremamente importante.
I pazienti che hanno un cancro avanzato e che dovrebbero vivere meno di 6 mesi potrebbero voler prendere in considerazione l'assistenza in hospice. L'hospice è un tipo specifico di cure palliative progettato per fornire la migliore qualità di vita possibile per le persone che sono vicine alla fine della vita. Tu e la tua famiglia siete incoraggiati a parlare con il team di assistenza sanitaria delle opzioni di assistenza in hospice, che includono l'assistenza in hospice a casa, un centro speciale di hospice o altri luoghi di assistenza sanitaria. L'assistenza infermieristica e attrezzature speciali possono rendere lo stare a casa un'opzione praticabile per molte famiglie.