


Blasenkrebsbehandlung
Chirurgie ist die Entfernung des Tumors und einiger umliegender gesunder Gewebe im Rahmen einer Operation. Es gibt verschiedene Arten der Operation bei Blasenkrebs. Ihr Gesundheitsteam wird je nach Stadium und Grad der Erkrankung eine spezifische Operation empfehlen.
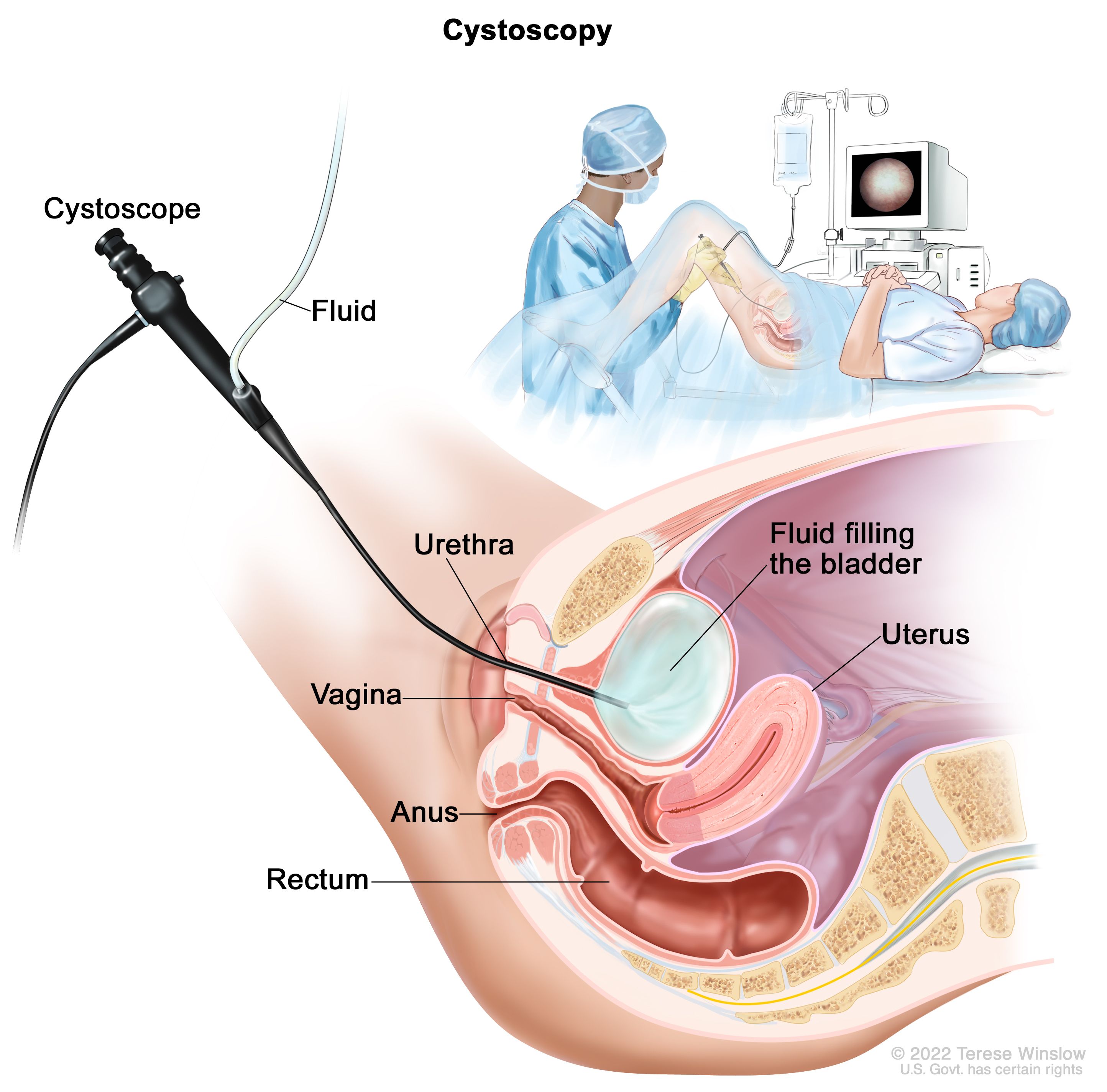
Transurethrale Blasentumorresektion (TURBT). Dieses Verfahren wird verwendet für Diagnose und Stadieneinteilung sowie Behandlung. Bei der TURBT führt ein Chirurg ein Zystoskop durch die Harnröhre in die Blase ein. Anschließend entfernt der Chirurg den Tumor mit einem Werkzeug mit einer kleinen Drahtschlinge, einem Laser oder einer Fulguration (Hochenergiestrom). Vor Beginn des Eingriffs erhält der Patient ein Anästhetikum, ein Medikament zur Blockierung des Schmerzempfindens.
Bei Menschen mit nicht muskelinvasivem Blasenkrebs kann TURBT möglicherweise den Krebs beseitigen. Der Arzt kann jedoch zusätzliche Behandlungen empfehlen, um das Risiko eines erneuten Auftretens des Krebses zu senken, beispielsweise eine intravesikale Chemotherapie oder eine Immuntherapie (siehe unten). Für Menschen mit muskelinvasivem Blasenkrebs werden in der Regel zusätzliche Behandlungen wie eine Operation zur Entfernung der Blase oder, seltener, eine Strahlentherapie empfohlen. Chemotherapie wird häufig bei muskelinvasivem Blasenkrebs eingesetzt.
Radikale Zystektomie und Lymphknotendissektion. Bei einer radikalen Zystektomie werden die gesamte Blase und möglicherweise umliegende Gewebe und Organe entfernt. Bei Männern werden in der Regel auch die Prostata und ein Teil der Harnröhre entfernt. Bei Frauen können die Gebärmutter, die Eileiter, die Eierstöcke und ein Teil der Vagina entfernt werden. Bei allen Patienten werden Lymphknoten im Becken entfernt. Dies wird als Beckenlymphknotendissektion bezeichnet. Eine erweiterte Beckenlymphknotendissektion ist die genaueste Methode, um Krebs zu finden, der sich auf die Lymphknoten ausgebreitet hat. In seltenen, sehr spezifischen Situationen kann es angebracht sein, nur einen Teil der Blase zu entfernen, was als partielle Zystektomie bezeichnet wird. Diese Operation ist jedoch nicht die Standardversorgung für Menschen mit muskelinvasiven Erkrankungen.

Während einer laparoskopischen oder robotergestützten Zystektomie führt der Chirurg mehrere kleine Einschnitte oder Schnitte anstelle des einen größeren Einschnitts durch, der bei der herkömmlichen offenen Operation verwendet wird. Der Chirurg verwendet dann Teleskopgeräte mit oder ohne Roboterunterstützung, um die Blase zu entfernen. Der Chirurg muss einen Einschnitt vornehmen, um die Blase und das umgebende Gewebe zu entfernen. Diese Art von Operation erfordert einen Chirurgen, der in dieser Art von Operation sehr erfahren ist. Ihr Arzt kann diese Optionen mit Ihnen besprechen und Ihnen helfen, eine fundierte Entscheidung zu treffen.
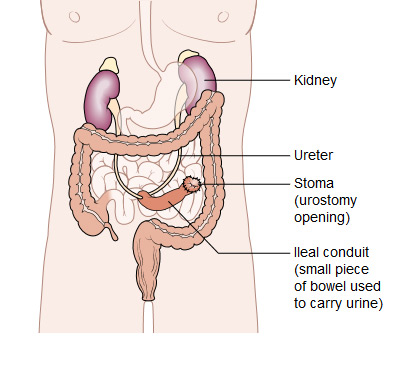
Harnableitung. Wenn die Blase entfernt wird, wird der Arzt eine neue Möglichkeit schaffen, den Urin aus dem Körper auszuscheiden. Eine Möglichkeit hierfür besteht darin, einen Abschnitt des Dünndarms oder Dickdarms zu verwenden, um den Urin zu einem Stoma oder einer Ostomie (einer Öffnung) an der Außenseite des Körpers umzuleiten. Der Patient muss dann einen am Stoma befestigten Beutel tragen, um den Urin aufzufangen und abzuleiten.
Chirurgen können manchmal einen Teil des Dünn- oder Dickdarms verwenden, um ein Harnreservoir zu bilden, bei dem es sich um einen Aufbewahrungsbeutel handelt, der im Körper sitzt. Bei diesen Eingriffen benötigt der Patient keinen Harnbeutel. Bei einigen Patienten ist der Chirurg in der Lage, den Beutel mit der Harnröhre zu verbinden und so eine sogenannte Neoblase zu schaffen, sodass der Patient Urin aus dem Körper ausscheiden kann. Allerdings muss der Patient möglicherweise einen dünnen Schlauch, einen sogenannten Katheter, einführen, wenn die Neoblase nicht vollständig vom Urin entleert ist. Außerdem haben Patienten mit einer Neoblase keinen Harndrang mehr und müssen lernen, nach einem einheitlichen Zeitplan zu urinieren. Bei anderen Patienten wird ein innerer (innerhalb des Bauches) Beutel aus Dünndarm angelegt und über ein kleines Stoma (ein Beispiel ist ein „Indiana-Beutel"). Bei diesem Ansatz müssen Patienten keinen Beutel tragen. Patienten entleeren den inneren Beutel mehrmals täglich, indem sie einen Katheter durch das kleine Stoma einführen und den Katheter sofort entfernen.
Das Leben ohne Blase kann die Lebensqualität eines Patienten beeinträchtigen. Ein wichtiges Behandlungsziel besteht darin, Möglichkeiten zu finden, die Blase ganz oder teilweise zu erhalten. Bei manchen Menschen mit muskelinvasivem Blasenkrebs können Behandlungspläne mit Chemotherapie und Strahlentherapie nach optimaler TURBT als Alternative zur Blasenentfernung eingesetzt werden.
Die Nebenwirkungen einer Blasenkrebsoperation hängen vom Eingriff ab. Untersuchungen haben gezeigt, dass die Zusammenarbeit mit einem Chirurgen mit Fachkenntnissen in Blasenkrebs die Behandlungsergebnisse von Menschen mit Blasenkrebs verbessern kann. Patienten sollten ausführlich mit ihrem Arzt sprechen, um genau zu verstehen, welche Nebenwirkungen auftreten können, einschließlich Nebenwirkungen im Urin und im Sexualbereich, und wie diese behandelt werden können. Im Allgemeinen können folgende Nebenwirkungen auftreten:
Sprechen Sie vor der Operation mit Ihrem Gesundheitsteam über die möglichen Nebenwirkungen der spezifischen Operation, die Sie durchführen werden. Erfahren Sie mehr über die Grundlagen der Krebschirurgie.
Unter systemischer Therapie versteht man den Einsatz von Medikamenten zur Zerstörung von Krebszellen. Diese Art von Medikamenten wird über den Blutkreislauf oder aus dem Mund verabreicht, um Krebszellen im gesamten Körper zu erreichen (das „System“ in der „systemischen Therapie“). Systemische Therapien werden in der Regel von einem medizinischen Onkologen verschrieben, einem Arzt, der auf die medikamentöse Behandlung von Krebs spezialisiert ist.
Übliche Methoden zur Verabreichung systemischer Therapien umfassen einen intravenösen (IV) Schlauch, der mit einer Nadel in eine Vene eingeführt wird, oder in einer Pille oder Kapsel, die (oral) geschluckt wird.
Zu den Arten systemischer Therapien, die bei Blasenkrebs eingesetzt werden, gehören:
Jede dieser Therapiearten wird im Folgenden ausführlicher besprochen. Eine Person kann jeweils eine Art systemischer Therapie oder eine Kombination systemischer Therapien gleichzeitig erhalten. Sie können auch im Rahmen eines Behandlungsplans verabreicht werden, der eine Operation und/oder Strahlentherapie umfasst.
Die zur Behandlung von Krebs eingesetzten Medikamente werden kontinuierlich evaluiert. Ein Gespräch mit Ihrem Arzt ist oft der beste Weg, um mehr über die Ihnen verschriebenen Medikamente, ihren Zweck und ihre möglichen Nebenwirkungen und Wechselwirkungen mit anderen Medikamenten zu erfahren. Es ist auch wichtig, dass Sie Ihren Arzt informieren, wenn Sie andere verschreibungspflichtige oder rezeptfreie Medikamente oder Nahrungsergänzungsmittel einnehmen. Kräuter, Nahrungsergänzungsmittel und andere Medikamente können mit Krebsmedikamenten interagieren. Erfahren Sie mehr über Ihre Rezepte, indem Sie verwenden recherchierbare Datenbanken.
Unter Chemotherapie versteht man den Einsatz von Medikamenten zur Zerstörung von Krebszellen, wobei in der Regel verhindert wird, dass die Krebszellen wachsen, sich teilen und weitere Zellen bilden. Ein Chemotherapieschema oder -plan besteht typischerweise aus einer bestimmten Anzahl von Zyklen, die über einen festgelegten Zeitraum verabreicht werden. Ein Patient kann jeweils ein Medikament oder eine Kombination verschiedener Medikamente am selben Tag erhalten.
Es gibt zwei Arten der Chemotherapie, die zur Behandlung von Blasenkrebs eingesetzt werden können. Welche Art der Arzt empfiehlt und wann sie verabreicht wird, hängt vom Stadium des Krebses ab. Patienten sollten vor oder nach der Operation mit ihrem Arzt über eine Chemotherapie sprechen.
Viele systemische Chemotherapien werden weiterhin in klinischen Studien getestet, um herauszufinden, welche Medikamente oder Medikamentenkombinationen bei der Behandlung von Blasenkrebs am besten wirken. Normalerweise wirkt eine Kombination von Medikamenten besser als ein Medikament allein. Es gibt Hinweise, die den Einsatz einer Cisplatin-basierten Chemotherapie vor einer radikalen Operation bei muskelinvasivem Blasenkrebs stark belegen. Dies wird als „neoadjuvante Chemotherapie“ bezeichnet.
Wenn eine platinbasierte Chemotherapie den fortgeschrittenen oder metastasierten Urothelkrebs schrumpft oder verlangsamt/stabilisiert, kann eine Immuntherapie mit Avelumab (Bavencio, siehe unten) eingesetzt werden, um zu versuchen, das Wiederauftreten des Krebses zu verhindern oder zu verzögern und den Menschen zu einem längeren Leben zu verhelfen. Dies wird als Switch-Aufrechterhaltungsbehandlung bezeichnet.
Die Nebenwirkungen einer Chemotherapie hängen vom jeweiligen Medikament, dem Kombinationsschema und der verwendeten Dosis ab, können aber auch Müdigkeit, Infektionsrisiko, Blutgerinnsel und Blutungen umfassen. Appetitlosigkeit, Geschmacksveränderungen, Übelkeit und Erbrechen, Haarausfall, Durchfall, unter anderem. Diese Nebenwirkungen verschwinden normalerweise nach Abschluss der Behandlung.
Immuntherapie, auch biologische Therapie genannt, soll die natürlichen Abwehrkräfte des Körpers im Kampf gegen Krebs stärken. Dabei werden vom Körper oder im Labor hergestellte Materialien verwendet, um die Funktion des Immunsystems zu verbessern, gezielt zu verbessern oder wiederherzustellen. Es kann lokal oder im ganzen Körper verabreicht werden.
Bacillus Calmette-Guerin (BCG). Das Standard-Immuntherapeutikum gegen Blasenkrebs ist ein abgeschwächtes Mykobakterium namens BCG, das den Bakterien ähnelt, die Tuberkulose verursachen. BCG wird über einen Katheter direkt in die Blase eingeführt. Dies wird als intravesikale Therapie bezeichnet. BCG heftet sich an die Innenwand der Blase und regt das Immunsystem an, die Tumorzellen zu zerstören. BCG kann unter anderem grippeähnliche Symptome, Fieber, Schüttelfrost, Müdigkeit, Brennen in der Blase und Blutungen aus der Blase verursachen.
/bcg-immunotherapy-4843201-ADD-FINAL-V32-7ca128db117246f3a41ebb41acc9abf7.png)
Interferon (Roferon-A, Intron A, Alferon). Interferon ist eine weitere Art der Immuntherapie, die selten als intravesikale Therapie verabreicht werden kann. Es wird manchmal mit BCG kombiniert, wenn die alleinige Anwendung von BCG nicht zur Behandlung des Krebses beiträgt, was heutzutage jedoch äußerst selten ist.
Immun-Checkpoint-Inhibitoren
Ein aktiver Bereich der Immuntherapieforschung beschäftigt sich mit Arzneimitteln, die ein Protein namens PD-1 oder seinen Liganden PD-L1 blockieren. PD-1 befindet sich auf der Oberfläche von T-Zellen, einer Art weißer Blutkörperchen, die das körpereigene Immunsystem direkt bei der Bekämpfung von Krankheiten unterstützen. Da PD-1 das Immunsystem davon abhält, Krebszellen zu zerstören, kann das Immunsystem durch die Unterbindung der Wirkung von PD-1 den Krebs besser beseitigen.
Immun-Checkpoint-Inhibitoren werden weiterhin in mehreren klinischen Studien in allen Stadien von Blasenkrebs untersucht.
Verschiedene Arten der Immuntherapie können unterschiedliche Nebenwirkungen verursachen. Zu den häufigen Nebenwirkungen zählen unter anderem Müdigkeit, Hautreaktionen (wie Juckreiz und Hautausschlag), grippeähnliche Symptome, Veränderungen der Schilddrüsenfunktion, hormonelle und/oder Gewichtsveränderungen, Durchfall sowie Lungen-, Leber- und Darmentzündungen. Jedes Körperorgan kann Ziel eines überaktiven Immunsystems sein. Sprechen Sie daher mit Ihrem Arzt über mögliche Nebenwirkungen der für Sie empfohlenen Immuntherapie, damit Sie wissen, auf welche Veränderungen Sie achten müssen, und diese frühzeitig dem Gesundheitsteam melden können. Erfahren Sie mehr über die Grundlagen der Immuntherapie.
Bei der gezielten Therapie handelt es sich um eine Behandlung, die auf die krebsspezifischen Gene, Proteine oder die Gewebeumgebung abzielt, die zum Wachstum und Überleben des Krebses beitragen. Diese Art der Behandlung blockiert das Wachstum und die Ausbreitung von Krebszellen und versucht, Schäden an gesunden Zellen zu begrenzen.
Nicht alle Tumoren haben die gleichen Ziele. Um die wirksamste Behandlung zu finden, führt Ihr Arzt möglicherweise Genomtests durch, um die Gene, Proteine und andere Faktoren in Ihrem Tumor zu identifizieren. Dies hilft Ärzten, wann immer möglich, jedem Patienten die wirksamste Standardbehandlung und relevante klinische Studien besser zuzuordnen. Darüber hinaus werden in Forschungsstudien immer mehr über spezifische molekulare Ziele und neue, darauf ausgerichtete Behandlungsmethoden herausgefunden. Erfahren Sie mehr über die Grundlagen gezielter Behandlungen.
Erdafitinib (Balversa). Erdafitinib ist ein oral verabreichtes Medikament, das zur Behandlung von Menschen mit lokal fortgeschrittenem oder metastasiertem Urothelkarzinom zugelassen ist FGFR3 or FGFR2 genetische Veränderungen, die während oder nach einer Platin-Chemotherapie weiter gewachsen sind oder sich ausgebreitet haben. Es gibt einen speziellen, von der FDA zugelassenen Begleittest, um herauszufinden, wer von einer Behandlung mit Erdafitinib profitieren könnte.
Zu den häufigen Nebenwirkungen von Erdafitinib können unter anderem ein erhöhter Phosphatspiegel, wunde Stellen im Mund, Müdigkeit, Übelkeit, Durchfall, Mund-/Hauttrockenheit, vom Nagelbett abgelöste Nägel oder eine schlechte Nagelbildung sowie Appetit- und Geschmacksveränderungen gehören. Erdafitinib kann auch seltene, aber schwerwiegende Augenprobleme verursachen, einschließlich Retinopathie und Epithelablösung, die blinde Flecken verursachen können, die als Gesichtsfelddefekte bezeichnet werden. Eine Untersuchung durch einen Augenarzt oder Optometristen ist mindestens in den ersten 4 Monaten erforderlich, zusammen mit häufigen Amsler-Gitter-Beurteilungen zu Hause.
Enfortumab Vedotin-ejfv (Padcev)
Enfortumab Vedotin-ejfv ist zur Behandlung von lokal fortgeschrittenem (inoperablem) oder metastasiertem Urothelkrebs zugelassen bei:
Enfortumab Vedotin-ejfv ist ein Antikörper-Wirkstoff-Konjugat, das auf Nectin-4 abzielt, das in Urothelkrebszellen vorhanden ist. Antikörper-Wirkstoff-Konjugate heften sich an Ziele auf Krebszellen und geben dann eine kleine Menge Krebsmedikamente direkt in die Tumorzellen ab. Zu den häufigen Nebenwirkungen von Enfortumab Vedotin-EJFV gehören unter anderem Müdigkeit, periphere Neuropathie, Hautausschlag, Haarausfall, Appetit- und Geschmacksveränderungen, Übelkeit, Durchfall, trockene Augen, Juckreiz, trockene Haut und erhöhter Blutzucker.
Sacituzumab Govitecan (Trodelvy)
Sacituzumab Govitecan ist zur Behandlung von lokal fortgeschrittenem oder metastasiertem Urothelkarzinom zugelassen, das zuvor mit einer Platin-Chemotherapie und einem PD-1- oder PD-L1-Immun-Checkpoint-Inhibitor behandelt wurde, was auf viele Menschen mit Urothelkarzinom zutrifft. Sacituzumab Govitecan ist wie Enfortumab Vedotin-EJFV ein Antikörper-Wirkstoff-Konjugat, weist jedoch eine sehr unterschiedliche Struktur, Komponenten und Wirkmechanismen auf. Zu den häufigen Nebenwirkungen von Sacituzumab Govitecan können eine niedrige Anzahl bestimmter weißer Blutkörperchen (Neutropenie), Übelkeit, Durchfall, Müdigkeit, Haarausfall, Anämie, Erbrechen, Verstopfung, verminderter Appetit, Hautausschlag, Bauchschmerzen und einige andere, weniger häufige Nebenwirkungen gehören.
Sprechen Sie mit Ihrem Arzt über mögliche Nebenwirkungen eines bestimmten Medikaments und wie diese behandelt werden können.
Bei der Strahlentherapie werden hochenergetische Röntgenstrahlen oder andere Partikel eingesetzt, um Krebszellen zu zerstören. Ein Arzt, der auf die Durchführung einer Strahlentherapie zur Behandlung von Krebs spezialisiert ist, wird Radioonkologe genannt. Die häufigste Art der Strahlenbehandlung ist die sogenannte externe Strahlentherapie, bei der es sich um eine Strahlentherapie handelt, die von einem Gerät außerhalb des Körpers verabreicht wird. Wenn eine Strahlentherapie mithilfe von Implantaten durchgeführt wird, spricht man von interner Strahlentherapie oder Brachytherapie. Bei Blasenkrebs kommt die Brachytherapie jedoch nicht zum Einsatz. Ein Strahlentherapieplan oder -plan besteht normalerweise aus einer bestimmten Anzahl von Behandlungen, die über einen festgelegten Zeitraum durchgeführt werden.
Die Strahlentherapie wird in der Regel nicht als alleinige Primärbehandlung bei Blasenkrebs eingesetzt, sondern typischerweise in Kombination mit einer systemischen Chemotherapie. Manche Menschen, die keine Chemotherapie erhalten können, erhalten möglicherweise nur eine Strahlentherapie. Zur Behandlung von Krebs, der nur in der Blase lokalisiert ist, kann eine kombinierte Strahlentherapie und Chemotherapie eingesetzt werden:
Zu den Nebenwirkungen der Strahlentherapie können Müdigkeit, leichte Hautreaktionen und lockerer Stuhlgang gehören. Bei Blasenkrebs treten die Nebenwirkungen am häufigsten im Becken- oder Bauchbereich auf und können Blasenreizungen mit der Notwendigkeit, während der Behandlungsdauer häufig Wasser zu lassen, sowie Blutungen aus der Blase oder dem Rektum umfassen; Andere Nebenwirkungen können seltener auftreten. Die meisten Nebenwirkungen verschwinden relativ bald nach Abschluss der Behandlung.
Krebs und seine Behandlung verursachen körperliche Symptome und Nebenwirkungen sowie emotionale, soziale und finanzielle Auswirkungen. Die Bewältigung all dieser Auswirkungen wird als Palliativpflege oder unterstützende Pflege bezeichnet. Es ist ein wichtiger Teil Ihrer Pflege, der zusammen mit Behandlungen zur Verlangsamung, Eindämmung oder Beseitigung des Krebses enthalten ist.
Palliativpflege Der Schwerpunkt liegt auf der Verbesserung Ihres Befindens während der Behandlung durch die Behandlung von Symptomen und die Unterstützung von Patienten und ihren Familien mit anderen, nicht medizinischen Bedürfnissen. Jede Person, unabhängig von Alter oder Art und Stadium der Krebserkrankung, kann diese Art der Pflege erhalten. Und es funktioniert oft am besten, wenn es direkt nach einer fortgeschrittenen Krebsdiagnose begonnen wird. Menschen, die neben der Krebsbehandlung auch Palliativpflege erhalten, haben häufig weniger schwere Symptome, eine bessere Lebensqualität, sind mit der Behandlung zufriedener und leben möglicherweise länger.
Palliativbehandlungen sind sehr unterschiedlich und umfassen oft Medikamente, Ernährungsumstellungen, Entspannungstechniken, emotionale und spirituelle Unterstützung und andere Therapien. Möglicherweise erhalten Sie auch palliative Behandlungen, die denen ähneln, mit denen der Krebs beseitigt werden soll, z. B. Chemotherapie, Operation oder Strahlentherapie.
Sprechen Sie vor Beginn der Behandlung mit Ihrem Arzt über die Ziele jeder Behandlung im Behandlungsplan. Sie sollten auch über die möglichen Nebenwirkungen des spezifischen Behandlungsplans und der Palliativversorgungsmöglichkeiten sprechen.
Während der Behandlung bittet Sie Ihr Gesundheitsteam möglicherweise, Fragen zu Ihren Symptomen und Nebenwirkungen zu beantworten und jedes Problem zu beschreiben. Informieren Sie unbedingt das Gesundheitsteam, wenn bei Ihnen ein Problem auftritt. Dies hilft dem Gesundheitsteam, etwaige Symptome und Nebenwirkungen so schnell wie möglich zu behandeln. Es kann auch dazu beitragen, schwerwiegendere Probleme in der Zukunft zu verhindern.
Eine Remission liegt vor, wenn Krebs im Körper nicht erkannt werden kann und keine Symptome auftreten. Dies kann auch als „keine Anzeichen einer Krankheit“ oder „NED“ bezeichnet werden.
Eine Remission kann vorübergehend oder dauerhaft sein. Diese Unsicherheit löst bei vielen Menschen die Sorge aus, dass der Krebs wiederkommen könnte. Obwohl viele Remissionen dauerhaft sind, ist es wichtig, mit Ihrem Arzt über die Möglichkeit einer Rückkehr des Krebses zu sprechen. Wenn Sie Ihr Rückfallrisiko und die Behandlungsmöglichkeiten kennen, fühlen Sie sich möglicherweise besser vorbereitet, wenn der Krebs wiederkehrt.
Wenn der Krebs nach der ursprünglichen Behandlung erneut auftritt, spricht man von einem Rezidivkrebs. Es kann am selben Ort (lokales Rezidiv), in der Nähe (regionales Rezidiv) oder an einem anderen Ort (entferntes Rezidiv, auch Metastasierung genannt) erneut auftreten.
Wenn dies geschieht, beginnt erneut ein neuer Testzyklus, um so viel wie möglich über das Wiederauftreten zu erfahren. Nachdem dieser Test durchgeführt wurde, werden Sie und Ihr Arzt über die Behandlungsmöglichkeiten sprechen.
Im Allgemeinen können nicht muskelinvasive Blasenkrebserkrankungen, die an derselben Stelle wie der ursprüngliche Tumor oder an einer anderen Stelle in der Blase erneut auftreten, auf ähnliche Weise wie der erste Krebs behandelt werden. Wenn der Krebs jedoch nach der Behandlung weiterhin auftritt, kann eine radikale Zystektomie empfohlen werden. Blasenkrebs, der außerhalb der Blase erneut auftritt, ist durch eine Operation schwieriger zu beseitigen und wird häufig mit Therapien behandelt, die eine systemische Therapie, Strahlentherapie oder beides umfassen. Ihr Arzt schlägt möglicherweise auch klinische Studien vor, in denen neue Möglichkeiten zur Behandlung dieser Art von wiederkehrendem Krebs untersucht werden. Welchen Behandlungsplan Sie auch wählen, Palliativpflege kann wichtig sein, um Symptome und Nebenwirkungen zu lindern.
Menschen mit wiederkehrendem Krebs verspüren oft Gefühle wie Unglaube oder Angst. Wir empfehlen Ihnen, mit dem Gesundheitsteam über diese Gefühle zu sprechen und nach Unterstützungsdiensten zu fragen, die Ihnen bei der Bewältigung helfen. Erfahren Sie mehr über den Umgang mit einem erneuten Auftreten von Krebs.
Eine vollständige Genesung von Blasenkrebs ist nicht immer möglich. Wenn der Krebs nicht geheilt oder kontrolliert werden kann, kann die Krankheit als fortgeschritten oder metastasierend bezeichnet werden.
Diese Diagnose ist belastend und für viele Menschen ist es schwierig, über fortgeschrittenen Krebs zu sprechen. Es ist jedoch wichtig, offene und ehrliche Gespräche mit Ihrem Gesundheitsteam zu führen, um Ihre Gefühle, Vorlieben und Bedenken auszudrücken. Das Gesundheitsteam verfügt über besondere Fähigkeiten, Erfahrungen, Fachkenntnisse und Kenntnisse, um Patienten und ihre Familien zu unterstützen, und steht ihnen zur Seite. Es ist äußerst wichtig, sicherzustellen, dass sich die Person körperlich wohlfühlt, schmerzfrei ist und emotional unterstützt wird.
Patienten mit fortgeschrittenem Krebs, deren Lebenserwartung voraussichtlich weniger als 6 Monate beträgt, sollten möglicherweise eine Hospizpflege in Betracht ziehen. Hospizpflege ist eine spezielle Form der Palliativpflege, die darauf abzielt, Menschen am Lebensende die bestmögliche Lebensqualität zu bieten. Sie und Ihre Familie werden ermutigt, mit dem Gesundheitsteam über Möglichkeiten der Hospizpflege zu sprechen, darunter die Hospizpflege zu Hause, ein spezielles Hospizzentrum oder andere Gesundheitseinrichtungen. Pflege und spezielle Ausstattung können für viele Familien den Aufenthalt zu Hause zu einer praktikablen Option machen.