


ਬਲੈਡਰ ਕੈਂਸਰ ਦਾ ਇਲਾਜ
ਸਰਜਰੀ ਓਪਰੇਸ਼ਨ ਦੌਰਾਨ ਟਿਊਮਰ ਅਤੇ ਆਲੇ-ਦੁਆਲੇ ਦੇ ਕੁਝ ਸਿਹਤਮੰਦ ਟਿਸ਼ੂ ਨੂੰ ਹਟਾਉਣਾ ਹੈ। ਬਲੈਡਰ ਕੈਂਸਰ ਲਈ ਵੱਖ-ਵੱਖ ਤਰ੍ਹਾਂ ਦੀਆਂ ਸਰਜਰੀਆਂ ਹੁੰਦੀਆਂ ਹਨ। ਤੁਹਾਡੀ ਸਿਹਤ ਸੰਭਾਲ ਟੀਮ ਬਿਮਾਰੀ ਦੇ ਪੜਾਅ ਅਤੇ ਗ੍ਰੇਡ ਦੇ ਆਧਾਰ 'ਤੇ ਇੱਕ ਖਾਸ ਸਰਜਰੀ ਦੀ ਸਿਫ਼ਾਰਸ਼ ਕਰੇਗੀ।
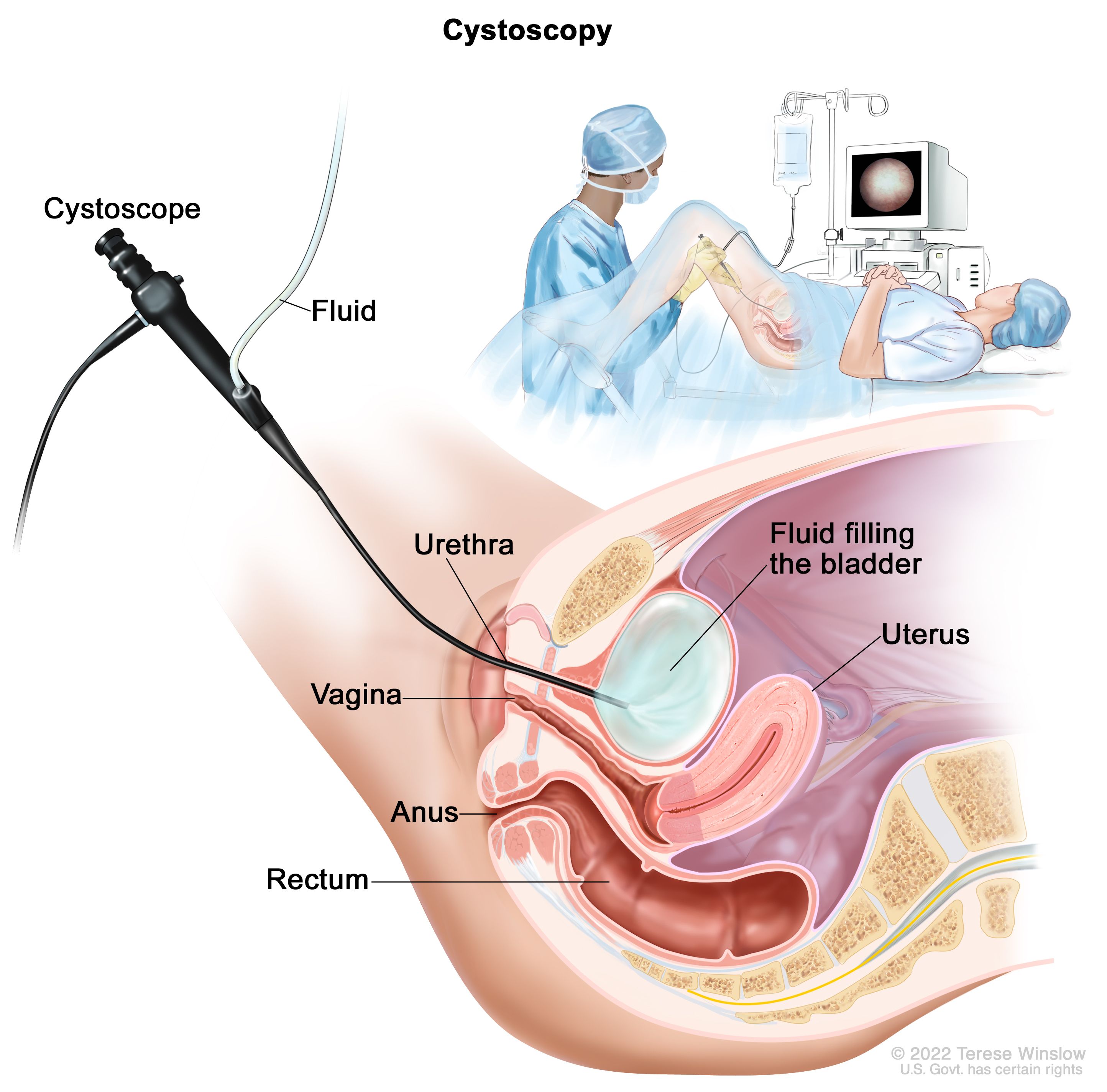
ਟ੍ਰਾਂਸਯੂਰੇਥਰਲ ਬਲੈਡਰ ਟਿਊਮਰ ਰਿਸੈਕਸ਼ਨ (TURBT)। ਲਈ ਇਹ ਵਿਧੀ ਵਰਤੀ ਜਾਂਦੀ ਹੈ ਜਾਂਚ ਅਤੇ ਸਟੇਜਿੰਗ ਦੇ ਨਾਲ ਨਾਲ ਇਲਾਜ। TURBT ਦੇ ਦੌਰਾਨ, ਇੱਕ ਸਰਜਨ ਮੂਤਰ ਰਾਹੀਂ ਬਲੈਡਰ ਵਿੱਚ ਇੱਕ ਸਿਸਟੋਸਕੋਪ ਪਾਉਂਦਾ ਹੈ। ਸਰਜਨ ਫਿਰ ਇੱਕ ਛੋਟੇ ਵਾਇਰ ਲੂਪ, ਇੱਕ ਲੇਜ਼ਰ, ਜਾਂ ਫੁਲਗਰੇਸ਼ਨ (ਉੱਚ-ਊਰਜਾ ਬਿਜਲੀ) ਨਾਲ ਇੱਕ ਸਾਧਨ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਟਿਊਮਰ ਨੂੰ ਹਟਾ ਦਿੰਦਾ ਹੈ। ਪ੍ਰਕਿਰਿਆ ਸ਼ੁਰੂ ਹੋਣ ਤੋਂ ਪਹਿਲਾਂ ਮਰੀਜ਼ ਨੂੰ ਦਰਦ ਦੀ ਜਾਗਰੂਕਤਾ ਨੂੰ ਰੋਕਣ ਲਈ ਬੇਹੋਸ਼ ਕਰਨ ਵਾਲੀ ਦਵਾਈ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ।
ਗੈਰ-ਮਾਸਪੇਸ਼ੀ-ਹਮਲਾਵਰ ਬਲੈਡਰ ਕੈਂਸਰ ਵਾਲੇ ਲੋਕਾਂ ਲਈ, TURBT ਕੈਂਸਰ ਨੂੰ ਖਤਮ ਕਰਨ ਦੇ ਯੋਗ ਹੋ ਸਕਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਡਾਕਟਰ ਕੈਂਸਰ ਦੀ ਵਾਪਸੀ ਦੇ ਜੋਖਮ ਨੂੰ ਘਟਾਉਣ ਲਈ ਵਾਧੂ ਇਲਾਜਾਂ ਦੀ ਸਿਫ਼ਾਰਸ਼ ਕਰ ਸਕਦਾ ਹੈ, ਜਿਵੇਂ ਕਿ ਇੰਟਰਾਵੇਸੀਕਲ ਕੀਮੋਥੈਰੇਪੀ ਜਾਂ ਇਮਯੂਨੋਥੈਰੇਪੀ (ਹੇਠਾਂ ਦੇਖੋ)। ਮਾਸਪੇਸ਼ੀ-ਹਮਲਾਵਰ ਬਲੈਡਰ ਕੈਂਸਰ ਵਾਲੇ ਲੋਕਾਂ ਲਈ, ਬਲੈਡਰ ਨੂੰ ਹਟਾਉਣ ਲਈ ਸਰਜਰੀ ਨੂੰ ਸ਼ਾਮਲ ਕਰਨ ਵਾਲੇ ਵਾਧੂ ਇਲਾਜਾਂ ਜਾਂ, ਘੱਟ ਆਮ ਤੌਰ 'ਤੇ, ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਦੀ ਸਿਫਾਰਸ਼ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਕੀਮੋਥੈਰੇਪੀ ਆਮ ਤੌਰ 'ਤੇ ਮਾਸਪੇਸ਼ੀ-ਹਮਲਾਵਰ ਬਲੈਡਰ ਕੈਂਸਰ ਲਈ ਵਰਤਿਆ ਜਾਂਦਾ ਹੈ।
ਰੈਡੀਕਲ ਸਿਸਟੈਕਟੋਮੀ ਅਤੇ ਲਿੰਫ ਨੋਡ ਵਿਭਾਜਨ। ਇੱਕ ਰੈਡੀਕਲ ਸਿਸਟੈਕਟੋਮੀ ਪੂਰੇ ਬਲੈਡਰ ਅਤੇ ਸੰਭਵ ਤੌਰ 'ਤੇ ਨੇੜਲੇ ਟਿਸ਼ੂਆਂ ਅਤੇ ਅੰਗਾਂ ਨੂੰ ਹਟਾਉਣਾ ਹੈ। ਮਰਦਾਂ ਲਈ, ਪ੍ਰੋਸਟੇਟ ਅਤੇ ਯੂਰੇਥਰਾ ਦਾ ਹਿੱਸਾ ਵੀ ਆਮ ਤੌਰ 'ਤੇ ਹਟਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ। ਔਰਤਾਂ ਲਈ, ਬੱਚੇਦਾਨੀ, ਫੈਲੋਪਿਅਨ ਟਿਊਬ, ਅੰਡਾਸ਼ਯ, ਅਤੇ ਯੋਨੀ ਦਾ ਹਿੱਸਾ ਹਟਾਇਆ ਜਾ ਸਕਦਾ ਹੈ। ਸਾਰੇ ਮਰੀਜ਼ਾਂ ਲਈ, ਪੇਡੂ ਵਿੱਚ ਲਿੰਫ ਨੋਡਸ ਨੂੰ ਹਟਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ. ਇਸ ਨੂੰ ਪੇਲਵਿਕ ਲਿੰਫ ਨੋਡ ਡਿਸਕਸ਼ਨ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇੱਕ ਵਿਸਤ੍ਰਿਤ ਪੇਲਵਿਕ ਲਿੰਫ ਨੋਡ ਵਿਭਾਜਨ ਕੈਂਸਰ ਦਾ ਪਤਾ ਲਗਾਉਣ ਦਾ ਸਭ ਤੋਂ ਸਹੀ ਤਰੀਕਾ ਹੈ ਜੋ ਲਸਿਕਾ ਨੋਡਾਂ ਵਿੱਚ ਫੈਲ ਗਿਆ ਹੈ। ਦੁਰਲੱਭ, ਬਹੁਤ ਖਾਸ ਸਥਿਤੀਆਂ ਵਿੱਚ, ਬਲੈਡਰ ਦੇ ਸਿਰਫ ਇੱਕ ਹਿੱਸੇ ਨੂੰ ਹਟਾਉਣਾ ਉਚਿਤ ਹੋ ਸਕਦਾ ਹੈ, ਜਿਸਨੂੰ ਅੰਸ਼ਕ ਸਿਸਟੈਕਟੋਮੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਇਹ ਸਰਜਰੀ ਮਾਸਪੇਸ਼ੀ-ਹਮਲਾਵਰ ਬਿਮਾਰੀ ਵਾਲੇ ਲੋਕਾਂ ਲਈ ਦੇਖਭਾਲ ਦਾ ਮਿਆਰ ਨਹੀਂ ਹੈ।

ਲੈਪਰੋਸਕੋਪਿਕ ਜਾਂ ਰੋਬੋਟਿਕ ਸਿਸਟੈਕਟੋਮੀ ਦੇ ਦੌਰਾਨ, ਸਰਜਨ ਰਵਾਇਤੀ ਓਪਨ ਸਰਜਰੀ ਲਈ ਵਰਤੇ ਜਾਂਦੇ 1 ਵੱਡੇ ਚੀਰੇ ਦੀ ਬਜਾਏ ਕਈ ਛੋਟੇ ਚੀਰੇ, ਜਾਂ ਕੱਟਦਾ ਹੈ। ਸਰਜਨ ਫਿਰ ਬਲੈਡਰ ਨੂੰ ਹਟਾਉਣ ਲਈ ਰੋਬੋਟਿਕ ਸਹਾਇਤਾ ਦੇ ਨਾਲ ਜਾਂ ਬਿਨਾਂ ਟੈਲੀਸਕੋਪਿੰਗ ਉਪਕਰਣਾਂ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ। ਸਰਜਨ ਨੂੰ ਬਲੈਡਰ ਅਤੇ ਆਲੇ ਦੁਆਲੇ ਦੇ ਟਿਸ਼ੂ ਨੂੰ ਹਟਾਉਣ ਲਈ ਇੱਕ ਚੀਰਾ ਬਣਾਉਣਾ ਚਾਹੀਦਾ ਹੈ। ਇਸ ਕਿਸਮ ਦੇ ਓਪਰੇਸ਼ਨ ਲਈ ਇੱਕ ਸਰਜਨ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ ਜੋ ਇਸ ਕਿਸਮ ਦੀ ਸਰਜਰੀ ਵਿੱਚ ਬਹੁਤ ਅਨੁਭਵੀ ਹੁੰਦਾ ਹੈ। ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੇ ਨਾਲ ਇਹਨਾਂ ਵਿਕਲਪਾਂ 'ਤੇ ਚਰਚਾ ਕਰ ਸਕਦਾ ਹੈ ਅਤੇ ਇੱਕ ਸੂਚਿਤ ਫੈਸਲਾ ਲੈਣ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।
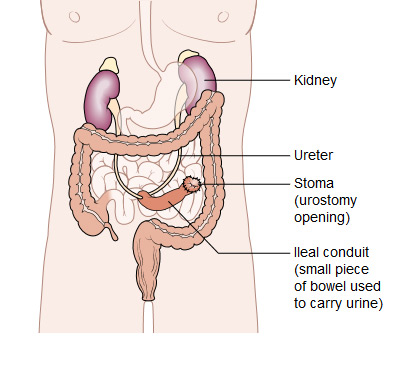
ਪਿਸ਼ਾਬ ਵਿਭਿੰਨਤਾ. ਜੇ ਮਸਾਨੇ ਨੂੰ ਹਟਾ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਡਾਕਟਰ ਸਰੀਰ ਵਿੱਚੋਂ ਪਿਸ਼ਾਬ ਨੂੰ ਬਾਹਰ ਕੱਢਣ ਦਾ ਇੱਕ ਨਵਾਂ ਤਰੀਕਾ ਤਿਆਰ ਕਰੇਗਾ. ਅਜਿਹਾ ਕਰਨ ਦਾ ਇੱਕ ਤਰੀਕਾ ਹੈ ਪਿਸ਼ਾਬ ਨੂੰ ਸਰੀਰ ਦੇ ਬਾਹਰਲੇ ਹਿੱਸੇ 'ਤੇ ਸਟੋਮਾ ਜਾਂ ਓਸਟੋਮੀ (ਇੱਕ ਖੁੱਲਣ) ਵੱਲ ਮੋੜਨ ਲਈ ਛੋਟੀ ਆਂਦਰ ਜਾਂ ਕੌਲਨ ਦੇ ਇੱਕ ਹਿੱਸੇ ਦੀ ਵਰਤੋਂ ਕਰਨਾ। ਫਿਰ ਮਰੀਜ਼ ਨੂੰ ਪਿਸ਼ਾਬ ਨੂੰ ਇਕੱਠਾ ਕਰਨ ਅਤੇ ਨਿਕਾਸ ਕਰਨ ਲਈ ਸਟੋਮਾ ਨਾਲ ਜੁੜਿਆ ਇੱਕ ਬੈਗ ਪਹਿਨਣਾ ਚਾਹੀਦਾ ਹੈ।
ਸਰਜਨ ਕਈ ਵਾਰ ਪਿਸ਼ਾਬ ਭੰਡਾਰ ਬਣਾਉਣ ਲਈ ਛੋਟੀ ਜਾਂ ਵੱਡੀ ਆਂਦਰ ਦੇ ਹਿੱਸੇ ਦੀ ਵਰਤੋਂ ਕਰ ਸਕਦੇ ਹਨ, ਜੋ ਕਿ ਇੱਕ ਸਟੋਰੇਜ ਪਾਊਚ ਹੈ ਜੋ ਸਰੀਰ ਦੇ ਅੰਦਰ ਬੈਠਦਾ ਹੈ। ਇਹਨਾਂ ਪ੍ਰਕਿਰਿਆਵਾਂ ਦੇ ਨਾਲ, ਮਰੀਜ਼ ਨੂੰ ਪਿਸ਼ਾਬ ਦੇ ਥੈਲੇ ਦੀ ਲੋੜ ਨਹੀਂ ਹੁੰਦੀ ਹੈ. ਕੁਝ ਮਰੀਜ਼ਾਂ ਲਈ, ਸਰਜਨ ਥੈਲੀ ਨੂੰ ਯੂਰੇਥਰਾ ਨਾਲ ਜੋੜਨ ਦੇ ਯੋਗ ਹੁੰਦਾ ਹੈ, ਜਿਸ ਨੂੰ ਨਿਓਬਲੈਡਰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ, ਇਸ ਲਈ ਮਰੀਜ਼ ਸਰੀਰ ਵਿੱਚੋਂ ਪਿਸ਼ਾਬ ਨੂੰ ਬਾਹਰ ਕੱਢ ਸਕਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਮਰੀਜ਼ ਨੂੰ ਇੱਕ ਪਤਲੀ ਟਿਊਬ ਪਾਉਣ ਦੀ ਲੋੜ ਹੋ ਸਕਦੀ ਹੈ ਜਿਸਨੂੰ ਕੈਥੀਟਰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ ਜੇਕਰ ਨਿਓਬਲੈਡਰ ਪੂਰੀ ਤਰ੍ਹਾਂ ਪਿਸ਼ਾਬ ਤੋਂ ਖਾਲੀ ਨਹੀਂ ਹੁੰਦਾ ਹੈ। ਨਾਲ ਹੀ, ਨਿਓਬਲੈਡਰ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਨੂੰ ਹੁਣ ਪਿਸ਼ਾਬ ਕਰਨ ਦੀ ਇੱਛਾ ਨਹੀਂ ਹੋਵੇਗੀ ਅਤੇ ਉਹਨਾਂ ਨੂੰ ਇਕਸਾਰ ਅਨੁਸੂਚੀ 'ਤੇ ਪਿਸ਼ਾਬ ਕਰਨਾ ਸਿੱਖਣ ਦੀ ਲੋੜ ਹੋਵੇਗੀ। ਦੂਜੇ ਮਰੀਜ਼ਾਂ ਲਈ, ਛੋਟੀ ਆਂਦਰ ਦਾ ਬਣਿਆ ਇੱਕ ਅੰਦਰੂਨੀ (ਪੇਟ ਦੇ ਅੰਦਰ) ਥੈਲੀ ਬਣਾਇਆ ਜਾਂਦਾ ਹੈ ਅਤੇ ਇੱਕ ਛੋਟੇ ਸਟੋਮਾ ਦੁਆਰਾ ਪੇਟ ਜਾਂ ਢਿੱਡ ਦੇ ਬਟਨ (ਅੰਬਿਲੀਕਸ) ਦੀ ਚਮੜੀ ਨਾਲ ਜੁੜਿਆ ਹੁੰਦਾ ਹੈ (ਇੱਕ ਉਦਾਹਰਨ ਹੈ "ਇੰਡੀਆਨਾ ਪਾਊਚ").ਇਸ ਪਹੁੰਚ ਦੇ ਨਾਲ, ਮਰੀਜ਼ਾਂ ਨੂੰ ਇੱਕ ਬੈਗ ਪਹਿਨਣ ਦੀ ਲੋੜ ਨਹੀਂ ਹੁੰਦੀ ਹੈ. ਮਰੀਜ਼ ਛੋਟੇ ਸਟੋਮਾ ਦੁਆਰਾ ਇੱਕ ਕੈਥੀਟਰ ਪਾ ਕੇ ਅਤੇ ਤੁਰੰਤ ਕੈਥੀਟਰ ਨੂੰ ਹਟਾ ਕੇ ਦਿਨ ਵਿੱਚ ਕਈ ਵਾਰ ਅੰਦਰੂਨੀ ਥੈਲੀ ਕੱਢਦੇ ਹਨ।
ਬਲੈਡਰ ਤੋਂ ਬਿਨਾਂ ਰਹਿਣਾ ਮਰੀਜ਼ ਦੇ ਜੀਵਨ ਦੀ ਗੁਣਵੱਤਾ ਨੂੰ ਪ੍ਰਭਾਵਿਤ ਕਰ ਸਕਦਾ ਹੈ। ਬਲੈਡਰ ਦੇ ਸਾਰੇ ਜਾਂ ਹਿੱਸੇ ਨੂੰ ਰੱਖਣ ਦੇ ਤਰੀਕੇ ਲੱਭਣਾ ਇੱਕ ਮਹੱਤਵਪੂਰਨ ਇਲਾਜ ਦਾ ਟੀਚਾ ਹੈ। ਮਾਸਪੇਸ਼ੀ-ਹਮਲਾਵਰ ਬਲੈਡਰ ਕੈਂਸਰ ਵਾਲੇ ਕੁਝ ਲੋਕਾਂ ਲਈ, ਸਰਵੋਤਮ TURBT ਤੋਂ ਬਾਅਦ ਕੀਮੋਥੈਰੇਪੀ ਅਤੇ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਨੂੰ ਸ਼ਾਮਲ ਕਰਨ ਵਾਲੀਆਂ ਇਲਾਜ ਯੋਜਨਾਵਾਂ ਨੂੰ ਬਲੈਡਰ ਨੂੰ ਹਟਾਉਣ ਦੇ ਵਿਕਲਪ ਵਜੋਂ ਵਰਤਿਆ ਜਾ ਸਕਦਾ ਹੈ।
ਬਲੈਡਰ ਕੈਂਸਰ ਸਰਜਰੀ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵ ਪ੍ਰਕਿਰਿਆ 'ਤੇ ਨਿਰਭਰ ਕਰਦੇ ਹਨ। ਖੋਜ ਨੇ ਦਿਖਾਇਆ ਹੈ ਕਿ ਬਲੈਡਰ ਕੈਂਸਰ ਵਿੱਚ ਮੁਹਾਰਤ ਵਾਲਾ ਸਰਜਨ ਹੋਣਾ ਬਲੈਡਰ ਕੈਂਸਰ ਵਾਲੇ ਲੋਕਾਂ ਦੇ ਨਤੀਜਿਆਂ ਵਿੱਚ ਸੁਧਾਰ ਕਰ ਸਕਦਾ ਹੈ। ਮਰੀਜ਼ਾਂ ਨੂੰ ਇਹ ਸਮਝਣ ਲਈ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਵਿਸਥਾਰ ਵਿੱਚ ਗੱਲ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ ਕਿ ਅਸਲ ਵਿੱਚ ਕੀ ਮਾੜੇ ਪ੍ਰਭਾਵ ਹੋ ਸਕਦੇ ਹਨ, ਜਿਸ ਵਿੱਚ ਪਿਸ਼ਾਬ ਅਤੇ ਜਿਨਸੀ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਸ਼ਾਮਲ ਹਨ, ਅਤੇ ਉਹਨਾਂ ਦਾ ਪ੍ਰਬੰਧਨ ਕਿਵੇਂ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ। ਆਮ ਤੌਰ 'ਤੇ, ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ:
ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ, ਆਪਣੀ ਸਿਹਤ ਸੰਭਾਲ ਟੀਮ ਨਾਲ ਤੁਹਾਡੇ ਦੁਆਰਾ ਕੀਤੀ ਜਾਣ ਵਾਲੀ ਖਾਸ ਸਰਜਰੀ ਦੇ ਸੰਭਾਵੀ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਬਾਰੇ ਗੱਲ ਕਰੋ। ਕੈਂਸਰ ਦੀ ਸਰਜਰੀ ਦੀਆਂ ਮੂਲ ਗੱਲਾਂ ਬਾਰੇ ਹੋਰ ਜਾਣੋ..
ਸਿਸਟਮਿਕ ਥੈਰੇਪੀ ਕੈਂਸਰ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਲਈ ਦਵਾਈ ਦੀ ਵਰਤੋਂ ਹੈ। ਇਸ ਕਿਸਮ ਦੀ ਦਵਾਈ ਖੂਨ ਦੇ ਪ੍ਰਵਾਹ ਰਾਹੀਂ ਜਾਂ ਮੂੰਹ ਤੋਂ ਪੂਰੇ ਸਰੀਰ ਵਿੱਚ ਕੈਂਸਰ ਸੈੱਲਾਂ ਤੱਕ ਪਹੁੰਚਣ ਲਈ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ ("ਸਿਸਟਮਿਕ ਥੈਰੇਪੀ" ਵਿੱਚ "ਸਿਸਟਮ")। ਸਿਸਟਮਿਕ ਥੈਰੇਪੀਆਂ ਆਮ ਤੌਰ 'ਤੇ ਇੱਕ ਮੈਡੀਕਲ ਔਨਕੋਲੋਜਿਸਟ ਦੁਆਰਾ ਤਜਵੀਜ਼ ਕੀਤੀਆਂ ਜਾਂਦੀਆਂ ਹਨ, ਇੱਕ ਡਾਕਟਰ ਜੋ ਦਵਾਈ ਨਾਲ ਕੈਂਸਰ ਦਾ ਇਲਾਜ ਕਰਨ ਵਿੱਚ ਮਾਹਰ ਹੈ।
ਸਿਸਟਮਿਕ ਥੈਰੇਪੀਆਂ ਦੇਣ ਦੇ ਆਮ ਤਰੀਕਿਆਂ ਵਿੱਚ ਸੂਈ ਦੀ ਵਰਤੋਂ ਕਰਦੇ ਹੋਏ ਨਾੜੀ ਵਿੱਚ ਜਾਂ ਗੋਲੀ ਜਾਂ ਕੈਪਸੂਲ ਵਿੱਚ ਰੱਖੀ ਗਈ ਇੱਕ ਨਾੜੀ (IV) ਟਿਊਬ ਸ਼ਾਮਲ ਹੁੰਦੀ ਹੈ ਜਿਸ ਨੂੰ ਨਿਗਲਿਆ ਜਾਂਦਾ ਹੈ (ਮੌਖਿਕ ਤੌਰ 'ਤੇ)।
ਬਲੈਡਰ ਕੈਂਸਰ ਲਈ ਵਰਤੀਆਂ ਜਾਂਦੀਆਂ ਪ੍ਰਣਾਲੀਗਤ ਥੈਰੇਪੀਆਂ ਦੀਆਂ ਕਿਸਮਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ:
ਇਹਨਾਂ ਵਿੱਚੋਂ ਹਰ ਇੱਕ ਕਿਸਮ ਦੇ ਥੈਰੇਪੀਆਂ ਬਾਰੇ ਵਧੇਰੇ ਵਿਸਥਾਰ ਵਿੱਚ ਹੇਠਾਂ ਚਰਚਾ ਕੀਤੀ ਗਈ ਹੈ। ਇੱਕ ਵਿਅਕਤੀ ਇੱਕ ਸਮੇਂ ਵਿੱਚ 1 ਕਿਸਮ ਦੀ ਪ੍ਰਣਾਲੀਗਤ ਥੈਰੇਪੀ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦਾ ਹੈ ਜਾਂ ਇੱਕੋ ਸਮੇਂ ਦਿੱਤੇ ਗਏ ਪ੍ਰਣਾਲੀਗਤ ਥੈਰੇਪੀਆਂ ਦਾ ਸੁਮੇਲ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦਾ ਹੈ। ਉਹਨਾਂ ਨੂੰ ਇਲਾਜ ਯੋਜਨਾ ਦੇ ਹਿੱਸੇ ਵਜੋਂ ਵੀ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ ਜਿਸ ਵਿੱਚ ਸਰਜਰੀ ਅਤੇ/ਜਾਂ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਸ਼ਾਮਲ ਹੁੰਦੀ ਹੈ।
ਕੈਂਸਰ ਦੇ ਇਲਾਜ ਲਈ ਵਰਤੀਆਂ ਜਾਂਦੀਆਂ ਦਵਾਈਆਂ ਦਾ ਲਗਾਤਾਰ ਮੁਲਾਂਕਣ ਕੀਤਾ ਜਾ ਰਿਹਾ ਹੈ। ਤੁਹਾਡੇ ਲਈ ਤਜਵੀਜ਼ ਕੀਤੀਆਂ ਦਵਾਈਆਂ, ਉਹਨਾਂ ਦੇ ਉਦੇਸ਼, ਅਤੇ ਉਹਨਾਂ ਦੇ ਸੰਭਾਵੀ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਅਤੇ ਹੋਰ ਦਵਾਈਆਂ ਨਾਲ ਪਰਸਪਰ ਪ੍ਰਭਾਵ ਬਾਰੇ ਜਾਣਨ ਦਾ ਅਕਸਰ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਗੱਲ ਕਰਨਾ ਸਭ ਤੋਂ ਵਧੀਆ ਤਰੀਕਾ ਹੈ। ਆਪਣੇ ਡਾਕਟਰ ਨੂੰ ਇਹ ਦੱਸਣਾ ਵੀ ਮਹੱਤਵਪੂਰਨ ਹੈ ਕਿ ਕੀ ਤੁਸੀਂ ਕੋਈ ਹੋਰ ਨੁਸਖ਼ੇ ਜਾਂ ਓਵਰ-ਦੀ-ਕਾਊਂਟਰ ਦਵਾਈਆਂ ਜਾਂ ਪੂਰਕ ਲੈ ਰਹੇ ਹੋ। ਜੜੀ-ਬੂਟੀਆਂ, ਪੂਰਕ ਅਤੇ ਹੋਰ ਦਵਾਈਆਂ ਕੈਂਸਰ ਦੀਆਂ ਦਵਾਈਆਂ ਨਾਲ ਗੱਲਬਾਤ ਕਰ ਸਕਦੀਆਂ ਹਨ। ਵਰਤ ਕੇ ਆਪਣੇ ਨੁਸਖੇ ਬਾਰੇ ਹੋਰ ਜਾਣੋ ਖੋਜਯੋਗ ਡਾਟਾਬੇਸ.
ਕੀਮੋਥੈਰੇਪੀ ਕੈਂਸਰ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਲਈ ਦਵਾਈਆਂ ਦੀ ਵਰਤੋਂ ਹੈ, ਆਮ ਤੌਰ 'ਤੇ ਕੈਂਸਰ ਸੈੱਲਾਂ ਨੂੰ ਵਧਣ, ਵੰਡਣ ਅਤੇ ਹੋਰ ਸੈੱਲ ਬਣਾਉਣ ਤੋਂ ਰੋਕ ਕੇ। ਇੱਕ ਕੀਮੋਥੈਰੇਪੀ ਰੈਜੀਮੈਨ, ਜਾਂ ਸਮਾਂ-ਸਾਰਣੀ, ਆਮ ਤੌਰ 'ਤੇ ਸਮੇਂ ਦੀ ਇੱਕ ਨਿਸ਼ਚਿਤ ਮਿਆਦ ਵਿੱਚ ਦਿੱਤੇ ਗਏ ਚੱਕਰਾਂ ਦੀ ਇੱਕ ਖਾਸ ਗਿਣਤੀ ਦੇ ਸ਼ਾਮਲ ਹੁੰਦੇ ਹਨ। ਇੱਕ ਮਰੀਜ਼ ਨੂੰ ਇੱਕ ਸਮੇਂ ਵਿੱਚ 1 ਦਵਾਈ ਜਾਂ ਉਸੇ ਦਿਨ ਦਿੱਤੀਆਂ ਗਈਆਂ ਵੱਖ-ਵੱਖ ਦਵਾਈਆਂ ਦਾ ਸੁਮੇਲ ਮਿਲ ਸਕਦਾ ਹੈ।
ਕੀਮੋਥੈਰੇਪੀ ਦੀਆਂ 2 ਕਿਸਮਾਂ ਹਨ ਜੋ ਬਲੈਡਰ ਕੈਂਸਰ ਦੇ ਇਲਾਜ ਲਈ ਵਰਤੀਆਂ ਜਾ ਸਕਦੀਆਂ ਹਨ। ਡਾਕਟਰ ਕਿਸ ਕਿਸਮ ਦੀ ਸਿਫ਼ਾਰਸ਼ ਕਰਦਾ ਹੈ ਅਤੇ ਇਹ ਕਦੋਂ ਦਿੱਤਾ ਜਾਂਦਾ ਹੈ ਇਹ ਕੈਂਸਰ ਦੇ ਪੜਾਅ 'ਤੇ ਨਿਰਭਰ ਕਰਦਾ ਹੈ। ਮਰੀਜ਼ਾਂ ਨੂੰ ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ ਜਾਂ ਬਾਅਦ ਵਿੱਚ ਕੀਮੋਥੈਰੇਪੀ ਬਾਰੇ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਗੱਲ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ।
ਇਹ ਪਤਾ ਲਗਾਉਣ ਵਿੱਚ ਮਦਦ ਕਰਨ ਲਈ ਕਿ ਕਿਹੜੀਆਂ ਦਵਾਈਆਂ ਜਾਂ ਦਵਾਈਆਂ ਦੇ ਸੰਜੋਗ ਬਲੈਡਰ ਕੈਂਸਰ ਦੇ ਇਲਾਜ ਲਈ ਸਭ ਤੋਂ ਵਧੀਆ ਕੰਮ ਕਰਦੇ ਹਨ, ਕਈ ਪ੍ਰਣਾਲੀਗਤ ਕੀਮੋਥੈਰੇਪੀਆਂ ਦੀ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਵਿੱਚ ਜਾਂਚ ਕੀਤੀ ਜਾਂਦੀ ਹੈ। ਆਮ ਤੌਰ 'ਤੇ ਦਵਾਈਆਂ ਦਾ ਸੁਮੇਲ ਇਕੱਲੇ ਡਰੱਗ ਨਾਲੋਂ ਵਧੀਆ ਕੰਮ ਕਰਦਾ ਹੈ। ਸਬੂਤ ਮਾਸਪੇਸ਼ੀ-ਹਮਲਾਵਰ ਬਲੈਡਰ ਕੈਂਸਰ ਲਈ ਰੈਡੀਕਲ ਸਰਜਰੀ ਤੋਂ ਪਹਿਲਾਂ ਸਿਸਪਲੇਟਿਨ-ਅਧਾਰਿਤ ਕੀਮੋਥੈਰੇਪੀ ਦੀ ਵਰਤੋਂ ਦਾ ਜ਼ੋਰਦਾਰ ਸਮਰਥਨ ਕਰਦੇ ਹਨ। ਇਸ ਨੂੰ "neoadjuvant ਕੀਮੋਥੈਰੇਪੀ" ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਜੇਕਰ ਪਲੈਟੀਨਮ-ਆਧਾਰਿਤ ਕੀਮੋਥੈਰੇਪੀ ਅਡਵਾਂਸਡ ਜਾਂ ਮੈਟਾਸਟੈਟਿਕ ਯੂਰੋਥੈਲੀਅਲ ਕੈਂਸਰ ਨੂੰ ਸੁੰਗੜਦੀ ਜਾਂ ਹੌਲੀ/ਸਥਿਰ ਕਰਦੀ ਹੈ, ਤਾਂ ਐਵੇਲੁਮੈਬ (ਬਾਵੇਨਸੀਓ, ਹੇਠਾਂ ਦੇਖੋ) ਨਾਲ ਇਮਯੂਨੋਥੈਰੇਪੀ ਦੀ ਵਰਤੋਂ ਕੈਂਸਰ ਨੂੰ ਵਾਪਸ ਆਉਣ ਤੋਂ ਰੋਕਣ ਜਾਂ ਦੇਰੀ ਕਰਨ ਅਤੇ ਲੋਕਾਂ ਨੂੰ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਜੀਉਣ ਵਿੱਚ ਮਦਦ ਕਰਨ ਲਈ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਇਸ ਨੂੰ ਸਵਿੱਚ ਮੇਨਟੇਨੈਂਸ ਟ੍ਰੀਟਮੈਂਟ ਕਿਹਾ ਜਾਂਦਾ ਹੈ।
ਕੀਮੋਥੈਰੇਪੀ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵ ਵਿਅਕਤੀਗਤ ਦਵਾਈ, ਮਿਸ਼ਰਨ ਵਿਧੀ, ਅਤੇ ਵਰਤੀ ਗਈ ਖੁਰਾਕ 'ਤੇ ਨਿਰਭਰ ਕਰਦੇ ਹਨ, ਪਰ ਇਹਨਾਂ ਵਿੱਚ ਥਕਾਵਟ, ਲਾਗ ਦਾ ਜੋਖਮ, ਖੂਨ ਦੇ ਥੱਕੇ ਅਤੇ ਖੂਨ ਵਹਿਣਾ ਸ਼ਾਮਲ ਹੋ ਸਕਦਾ ਹੈ, ਭੁੱਖ ਦੇ ਨੁਕਸਾਨ, ਸਵਾਦ ਵਿੱਚ ਬਦਲਾਅ, ਮਤਲੀ ਅਤੇ ਉਲਟੀਆਂ, ਵਾਲਾਂ ਦਾ ਝੜਨਾ, ਦਸਤ, ਹੋਰਾਂ ਵਿੱਚ। ਇਹ ਮਾੜੇ ਪ੍ਰਭਾਵ ਆਮ ਤੌਰ 'ਤੇ ਇਲਾਜ ਖਤਮ ਹੋਣ ਤੋਂ ਬਾਅਦ ਦੂਰ ਹੋ ਜਾਂਦੇ ਹਨ।
immunotherapy, ਜਿਸ ਨੂੰ ਬਾਇਓਲੋਜਿਕ ਥੈਰੇਪੀ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ, ਕੈਂਸਰ ਨਾਲ ਲੜਨ ਲਈ ਸਰੀਰ ਦੀ ਕੁਦਰਤੀ ਰੱਖਿਆ ਨੂੰ ਵਧਾਉਣ ਲਈ ਤਿਆਰ ਕੀਤਾ ਗਿਆ ਹੈ। ਇਹ ਇਮਿਊਨ ਸਿਸਟਮ ਫੰਕਸ਼ਨ ਨੂੰ ਸੁਧਾਰਨ, ਨਿਸ਼ਾਨਾ ਬਣਾਉਣ ਜਾਂ ਬਹਾਲ ਕਰਨ ਲਈ ਜਾਂ ਤਾਂ ਸਰੀਰ ਦੁਆਰਾ ਜਾਂ ਪ੍ਰਯੋਗਸ਼ਾਲਾ ਵਿੱਚ ਬਣਾਈ ਗਈ ਸਮੱਗਰੀ ਦੀ ਵਰਤੋਂ ਕਰਦਾ ਹੈ। ਇਹ ਸਥਾਨਕ ਤੌਰ 'ਤੇ ਜਾਂ ਪੂਰੇ ਸਰੀਰ ਵਿੱਚ ਦਿੱਤਾ ਜਾ ਸਕਦਾ ਹੈ।
ਬੈਸੀਲਸ ਕੈਲਮੇਟ-ਗੁਏਰਿਨ (ਬੀਸੀਜੀ)। ਬਲੈਡਰ ਕੈਂਸਰ ਲਈ ਮਿਆਰੀ ਇਮਯੂਨੋਥੈਰੇਪੀ ਦਵਾਈ BCG ਨਾਮਕ ਇੱਕ ਕਮਜ਼ੋਰ ਮਾਈਕੋਬੈਕਟੀਰੀਅਮ ਹੈ, ਜੋ ਕਿ ਬੈਕਟੀਰੀਆ ਦੇ ਸਮਾਨ ਹੈ ਜੋ ਤਪਦਿਕ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ। BCG ਨੂੰ ਕੈਥੀਟਰ ਰਾਹੀਂ ਸਿੱਧਾ ਬਲੈਡਰ ਵਿੱਚ ਰੱਖਿਆ ਜਾਂਦਾ ਹੈ। ਇਸ ਨੂੰ ਇੰਟਰਾਵੈਸੀਕਲ ਥੈਰੇਪੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। BCG ਬਲੈਡਰ ਦੀ ਅੰਦਰਲੀ ਪਰਤ ਨਾਲ ਜੁੜਦਾ ਹੈ ਅਤੇ ਟਿਊਮਰ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਲਈ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਉਤੇਜਿਤ ਕਰਦਾ ਹੈ। BCG ਫਲੂ ਵਰਗੇ ਲੱਛਣਾਂ, ਬੁਖਾਰ, ਠੰਢ, ਥਕਾਵਟ, ਬਲੈਡਰ ਵਿੱਚ ਜਲਨ, ਬਲੈਡਰ ਵਿੱਚੋਂ ਖੂਨ ਵਗਣ, ਆਦਿ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦਾ ਹੈ।
/bcg-immunotherapy-4843201-ADD-FINAL-V32-7ca128db117246f3a41ebb41acc9abf7.png)
ਇੰਟਰਫੇਰੋਨ (ਰੋਫੇਰੋਨ-ਏ, ਇੰਟ੍ਰੋਨ ਏ, ਅਲਫੇਰੋਨ)। ਇੰਟਰਫੇਰੋਨ ਇੱਕ ਹੋਰ ਕਿਸਮ ਦੀ ਇਮਯੂਨੋਥੈਰੇਪੀ ਹੈ ਜੋ ਸ਼ਾਇਦ ਹੀ ਕਦੇ-ਕਦਾਈਂ ਇੰਟਰਾਵੈਸੀਕਲ ਥੈਰੇਪੀ ਵਜੋਂ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਇਸ ਨੂੰ ਕਈ ਵਾਰ BCG ਨਾਲ ਜੋੜਿਆ ਜਾਂਦਾ ਹੈ ਜੇਕਰ ਇਕੱਲੇ BCG ਦੀ ਵਰਤੋਂ ਕਰਨ ਨਾਲ ਕੈਂਸਰ ਦੇ ਇਲਾਜ ਵਿੱਚ ਮਦਦ ਨਹੀਂ ਮਿਲਦੀ ਪਰ ਅੱਜ ਕੱਲ੍ਹ ਇਹ ਬਹੁਤ ਅਸਧਾਰਨ ਹੈ।
ਇਮਿ .ਨ ਚੈਕ ਪੁਆਇੰਟ ਇਨਿਹਿਬਟਰਜ਼
ਇਮਯੂਨੋਥੈਰੇਪੀ ਖੋਜ ਦਾ ਇੱਕ ਸਰਗਰਮ ਖੇਤਰ ਉਹਨਾਂ ਦਵਾਈਆਂ ਨੂੰ ਦੇਖ ਰਿਹਾ ਹੈ ਜੋ PD-1, ਜਾਂ ਇਸਦੇ ligand, PD-L1 ਨਾਮਕ ਪ੍ਰੋਟੀਨ ਨੂੰ ਰੋਕਦੀਆਂ ਹਨ। PD-1 ਟੀ ਸੈੱਲਾਂ ਦੀ ਸਤ੍ਹਾ 'ਤੇ ਪਾਇਆ ਜਾਂਦਾ ਹੈ, ਜੋ ਕਿ ਚਿੱਟੇ ਲਹੂ ਦੇ ਸੈੱਲ ਦੀ ਇੱਕ ਕਿਸਮ ਹੈ ਜੋ ਸਿੱਧੇ ਤੌਰ 'ਤੇ ਸਰੀਰ ਦੀ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਬਿਮਾਰੀ ਨਾਲ ਲੜਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ। ਕਿਉਂਕਿ PD-1 ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਕੈਂਸਰ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਤੋਂ ਰੋਕਦਾ ਹੈ, PD-1 ਨੂੰ ਕੰਮ ਕਰਨ ਤੋਂ ਰੋਕਣਾ ਇਮਿਊਨ ਸਿਸਟਮ ਨੂੰ ਕੈਂਸਰ ਨੂੰ ਬਿਹਤਰ ਢੰਗ ਨਾਲ ਖਤਮ ਕਰਨ ਦੀ ਇਜਾਜ਼ਤ ਦਿੰਦਾ ਹੈ।
ਬਲੈਡਰ ਕੈਂਸਰ ਦੇ ਸਾਰੇ ਪੜਾਵਾਂ ਵਿੱਚ ਕਈ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਵਿੱਚ ਇਮਿਊਨ ਚੈਕਪੁਆਇੰਟ ਇਨਿਹਿਬਟਰਸ ਦਾ ਅਧਿਐਨ ਕੀਤਾ ਜਾਣਾ ਜਾਰੀ ਹੈ।
ਵੱਖ-ਵੱਖ ਕਿਸਮਾਂ ਦੀ ਇਮਯੂਨੋਥੈਰੇਪੀ ਵੱਖ-ਵੱਖ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦਾ ਕਾਰਨ ਬਣ ਸਕਦੀ ਹੈ। ਆਮ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚ ਸ਼ਾਮਲ ਹਨ ਥਕਾਵਟ, ਚਮੜੀ ਦੀਆਂ ਪ੍ਰਤੀਕ੍ਰਿਆਵਾਂ (ਜਿਵੇਂ ਕਿ ਖੁਜਲੀ ਅਤੇ ਧੱਫੜ), ਫਲੂ ਵਰਗੇ ਲੱਛਣ, ਥਾਈਰੋਇਡ ਗਲੈਂਡ ਫੰਕਸ਼ਨ ਵਿੱਚ ਬਦਲਾਅ, ਹਾਰਮੋਨਲ ਅਤੇ/ਜਾਂ ਭਾਰ ਵਿੱਚ ਬਦਲਾਅ, ਦਸਤ, ਅਤੇ ਫੇਫੜੇ, ਜਿਗਰ, ਅਤੇ ਅੰਤੜੀਆਂ ਦੀ ਸੋਜਸ਼, ਹੋਰਾਂ ਵਿੱਚ। ਸਰੀਰ ਦਾ ਕੋਈ ਵੀ ਅੰਗ ਇੱਕ ਓਵਰਐਕਟਿਵ ਇਮਿਊਨ ਸਿਸਟਮ ਦਾ ਨਿਸ਼ਾਨਾ ਹੋ ਸਕਦਾ ਹੈ, ਇਸਲਈ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਤੁਹਾਡੇ ਲਈ ਸਿਫ਼ਾਰਿਸ਼ ਕੀਤੀ ਇਮਿਊਨੋਥੈਰੇਪੀ ਦੇ ਸੰਭਾਵੀ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਬਾਰੇ ਗੱਲ ਕਰੋ, ਤਾਂ ਜੋ ਤੁਹਾਨੂੰ ਪਤਾ ਲੱਗੇ ਕਿ ਕਿਹੜੀਆਂ ਤਬਦੀਲੀਆਂ ਨੂੰ ਦੇਖਣਾ ਹੈ ਅਤੇ ਸਿਹਤ ਸੰਭਾਲ ਟੀਮ ਨੂੰ ਜਲਦੀ ਰਿਪੋਰਟ ਕਰ ਸਕਦੇ ਹੋ। ਇਮਯੂਨੋਥੈਰੇਪੀ ਦੀਆਂ ਮੂਲ ਗੱਲਾਂ ਬਾਰੇ ਹੋਰ ਜਾਣੋ..
ਟਾਰਗੇਟਿਡ ਥੈਰੇਪੀ ਇੱਕ ਅਜਿਹਾ ਇਲਾਜ ਹੈ ਜੋ ਕੈਂਸਰ ਦੇ ਖਾਸ ਜੀਨਾਂ, ਪ੍ਰੋਟੀਨ, ਜਾਂ ਟਿਸ਼ੂ ਵਾਤਾਵਰਨ ਨੂੰ ਨਿਸ਼ਾਨਾ ਬਣਾਉਂਦਾ ਹੈ ਜੋ ਕੈਂਸਰ ਦੇ ਵਿਕਾਸ ਅਤੇ ਬਚਾਅ ਵਿੱਚ ਯੋਗਦਾਨ ਪਾਉਂਦਾ ਹੈ। ਇਸ ਕਿਸਮ ਦਾ ਇਲਾਜ ਕੈਂਸਰ ਸੈੱਲਾਂ ਦੇ ਵਾਧੇ ਅਤੇ ਫੈਲਣ ਨੂੰ ਰੋਕਦਾ ਹੈ ਅਤੇ ਸਿਹਤਮੰਦ ਸੈੱਲਾਂ ਨੂੰ ਨੁਕਸਾਨ ਨੂੰ ਸੀਮਤ ਕਰਨ ਦੀ ਕੋਸ਼ਿਸ਼ ਕਰਦਾ ਹੈ।
ਸਾਰੇ ਟਿਊਮਰਾਂ ਦੇ ਇੱਕੋ ਜਿਹੇ ਟੀਚੇ ਨਹੀਂ ਹੁੰਦੇ। ਸਭ ਤੋਂ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਇਲਾਜ ਲੱਭਣ ਲਈ, ਤੁਹਾਡਾ ਡਾਕਟਰ ਤੁਹਾਡੇ ਟਿਊਮਰ ਵਿੱਚ ਜੀਨਾਂ, ਪ੍ਰੋਟੀਨ ਅਤੇ ਹੋਰ ਕਾਰਕਾਂ ਦੀ ਪਛਾਣ ਕਰਨ ਲਈ ਜੀਨੋਮਿਕ ਟੈਸਟ ਚਲਾ ਸਕਦਾ ਹੈ। ਇਹ ਡਾਕਟਰਾਂ ਨੂੰ ਹਰ ਮਰੀਜ਼ ਨੂੰ ਸਭ ਤੋਂ ਪ੍ਰਭਾਵਸ਼ਾਲੀ ਮਿਆਰੀ ਇਲਾਜ ਅਤੇ ਜਦੋਂ ਵੀ ਸੰਭਵ ਹੋਵੇ ਸੰਬੰਧਿਤ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਨਾਲ ਬਿਹਤਰ ਢੰਗ ਨਾਲ ਮੇਲ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ। ਇਸ ਤੋਂ ਇਲਾਵਾ, ਖੋਜ ਅਧਿਐਨ ਖਾਸ ਅਣੂ ਟੀਚਿਆਂ ਅਤੇ ਉਹਨਾਂ 'ਤੇ ਨਿਰਦੇਸ਼ਿਤ ਨਵੇਂ ਇਲਾਜਾਂ ਬਾਰੇ ਹੋਰ ਪਤਾ ਲਗਾਉਣਾ ਜਾਰੀ ਰੱਖਦੇ ਹਨ। ਨਿਯਤ ਇਲਾਜਾਂ ਦੀਆਂ ਮੂਲ ਗੱਲਾਂ ਬਾਰੇ ਹੋਰ ਜਾਣੋ।
ਅਰਦਾਫਿਟੀਨੀਬ (ਬਲਵਰਸਾ)। Erdafitinib ਮੂੰਹ (ਜ਼ਬਾਨੀ) ਦੁਆਰਾ ਦਿੱਤੀ ਗਈ ਇੱਕ ਦਵਾਈ ਹੈ ਜੋ ਸਥਾਨਕ ਤੌਰ 'ਤੇ ਉੱਨਤ ਜਾਂ ਮੈਟਾਸਟੈਟਿਕ ਯੂਰੋਥੈਲਿਅਲ ਕਾਰਸੀਨੋਮਾ ਵਾਲੇ ਲੋਕਾਂ ਦੇ ਇਲਾਜ ਲਈ ਮਨਜ਼ੂਰ ਹੈ। FGFR3 or FGFR2 ਜੈਨੇਟਿਕ ਤਬਦੀਲੀਆਂ ਜੋ ਪਲੈਟੀਨਮ ਕੀਮੋਥੈਰੇਪੀ ਦੇ ਦੌਰਾਨ ਜਾਂ ਬਾਅਦ ਵਿੱਚ ਵਧਦੀਆਂ ਜਾਂ ਫੈਲਦੀਆਂ ਰਹੀਆਂ ਹਨ। ਇਹ ਪਤਾ ਲਗਾਉਣ ਲਈ ਇੱਕ ਖਾਸ FDA-ਪ੍ਰਵਾਨਿਤ ਸਾਥੀ ਟੈਸਟ ਹੈ ਕਿ erdafitinib ਨਾਲ ਇਲਾਜ ਤੋਂ ਕਿਸ ਨੂੰ ਲਾਭ ਹੋ ਸਕਦਾ ਹੈ।
erdafitinib ਦੇ ਆਮ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚ ਫਾਸਫੇਟ ਦਾ ਵਧਣਾ ਪੱਧਰ, ਮੂੰਹ ਦੇ ਜ਼ਖਮ, ਥਕਾਵਟ, ਮਤਲੀ, ਦਸਤ, ਖੁਸ਼ਕ ਮੂੰਹ/ਚਮੜੀ, ਨਹੁੰਆਂ ਦੇ ਬਿਸਤਰੇ ਤੋਂ ਵੱਖ ਹੋਣ ਵਾਲੇ ਨਹੁੰ ਜਾਂ ਮਾੜੀ ਨਹੁੰ ਬਣਨਾ, ਅਤੇ ਭੁੱਖ ਅਤੇ ਸੁਆਦ ਵਿੱਚ ਤਬਦੀਲੀ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ। Erdafitinib ਨਾਲ ਅੱਖਾਂ ਦੀਆਂ ਦੁਰਲੱਭ ਪਰ ਗੰਭੀਰ ਸਮੱਸਿਆਵਾਂ ਵੀ ਹੋ ਸਕਦੀਆਂ ਹਨ, ਜਿਸ ਵਿੱਚ ਰੈਟੀਨੋਪੈਥੀ ਅਤੇ ਐਪੀਥੈਲਿਅਲ ਡਿਟੈਚਮੈਂਟ ਸ਼ਾਮਲ ਹਨ, ਜਿਸ ਨਾਲ ਅੰਨ੍ਹੇ ਧੱਬੇ ਹੋ ਸਕਦੇ ਹਨ ਜਿਨ੍ਹਾਂ ਨੂੰ ਵਿਜ਼ੂਅਲ ਫੀਲਡ ਨੁਕਸ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਘਰ ਵਿੱਚ ਵਾਰ-ਵਾਰ ਐਮਸਲਰ ਗਰਿੱਡ ਮੁਲਾਂਕਣਾਂ ਦੇ ਨਾਲ, ਘੱਟੋ-ਘੱਟ ਪਹਿਲੇ 4 ਮਹੀਨਿਆਂ ਵਿੱਚ ਇੱਕ ਨੇਤਰ-ਵਿਗਿਆਨੀ ਜਾਂ ਅੱਖਾਂ ਦੇ ਡਾਕਟਰ ਦੁਆਰਾ ਮੁਲਾਂਕਣ ਜ਼ਰੂਰੀ ਹੈ।
Enfortumab ਵੇਡੋਟਿਨ-ejfv (Padcev)
Enfortumab vedotin-ejfv ਨੂੰ ਸਥਾਨਕ ਤੌਰ 'ਤੇ ਅਡਵਾਂਸਡ (ਅਨਰੇਸੈਕਟੇਬਲ) ਜਾਂ ਮੈਟਾਸਟੈਟਿਕ ਯੂਰੋਥੈਲਿਅਲ ਕੈਂਸਰ ਦੇ ਇਲਾਜ ਲਈ ਮਨਜ਼ੂਰੀ ਦਿੱਤੀ ਗਈ ਹੈ:
Enfortumab vedotin-ejfv ਇੱਕ ਐਂਟੀਬਾਡੀ-ਡਰੱਗ ਸੰਜੋਗ ਹੈ ਜੋ ਨੈਕਟੀਨ-4 ਨੂੰ ਨਿਸ਼ਾਨਾ ਬਣਾਉਂਦਾ ਹੈ, ਜੋ ਕਿ ਯੂਰੋਥੈਲਿਅਲ ਕੈਂਸਰ ਸੈੱਲਾਂ ਵਿੱਚ ਮੌਜੂਦ ਹੈ। ਐਂਟੀਬਾਡੀ-ਡਰੱਗ ਸੰਜੋਗ ਕੈਂਸਰ ਸੈੱਲਾਂ 'ਤੇ ਟੀਚਿਆਂ ਨਾਲ ਜੁੜੋ ਅਤੇ ਫਿਰ ਕੈਂਸਰ ਦੀ ਦਵਾਈ ਦੀ ਥੋੜ੍ਹੀ ਜਿਹੀ ਮਾਤਰਾ ਨੂੰ ਸਿੱਧਾ ਟਿਊਮਰ ਸੈੱਲਾਂ ਵਿੱਚ ਛੱਡੋ। Enfortumab vedotin-ejfv ਦੇ ਆਮ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚ ਥਕਾਵਟ, ਪੈਰੀਫਿਰਲ ਨਿਊਰੋਪੈਥੀ, ਧੱਫੜ, ਵਾਲਾਂ ਦਾ ਝੜਨਾ, ਭੁੱਖ ਅਤੇ ਸੁਆਦ ਵਿੱਚ ਬਦਲਾਅ, ਮਤਲੀ, ਦਸਤ, ਖੁਸ਼ਕ ਅੱਖ, ਖੁਜਲੀ, ਖੁਸ਼ਕ ਚਮੜੀ ਅਤੇ ਐਲੀਵੇਟਿਡ ਬਲੱਡ ਸ਼ੂਗਰ ਸ਼ਾਮਲ ਹਨ।
Sacituzumab govitecan (Trodelvy)
Sacituzumab govitecan ਨੂੰ ਸਥਾਨਕ ਤੌਰ 'ਤੇ ਉੱਨਤ ਜਾਂ ਮੈਟਾਸਟੈਟਿਕ ਯੂਰੋਥੈਲੀਅਲ ਕਾਰਸੀਨੋਮਾ ਦਾ ਇਲਾਜ ਕਰਨ ਲਈ ਮਨਜ਼ੂਰੀ ਦਿੱਤੀ ਗਈ ਹੈ ਜਿਸਦਾ ਪਹਿਲਾਂ ਪਲੈਟੀਨਮ ਕੀਮੋਥੈਰੇਪੀ ਅਤੇ PD-1 ਜਾਂ PD-L1 ਇਮਿਊਨ ਚੈਕਪੁਆਇੰਟ ਇਨਿਹਿਬਟਰ ਨਾਲ ਇਲਾਜ ਕੀਤਾ ਗਿਆ ਹੈ, ਜੋ ਕਿ ਯੂਰੋਥੈਲੀਅਲ ਕਾਰਸੀਨੋਮਾ ਵਾਲੇ ਬਹੁਤ ਸਾਰੇ ਲੋਕਾਂ 'ਤੇ ਲਾਗੂ ਹੁੰਦਾ ਹੈ। enfortumab vedotin-ejfv ਵਾਂਗ, sacituzumab govitecan ਇੱਕ ਐਂਟੀਬਾਡੀ-ਡਰੱਗ ਸੰਜੋਗ ਹੈ ਪਰ ਇਸਦੀ ਬਣਤਰ, ਭਾਗ, ਅਤੇ ਕਾਰਵਾਈ ਦੀ ਵਿਧੀ ਬਹੁਤ ਵੱਖਰੀ ਹੈ। sacituzumab govitecan ਦੇ ਆਮ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚ ਕੁਝ ਚਿੱਟੇ ਰਕਤਾਣੂਆਂ ਦੀ ਘੱਟ ਗਿਣਤੀ (ਨਿਊਟ੍ਰੋਪੇਨੀਆ), ਮਤਲੀ, ਦਸਤ, ਥਕਾਵਟ, ਵਾਲ ਝੜਨਾ, ਅਨੀਮੀਆ, ਉਲਟੀਆਂ, ਕਬਜ਼, ਭੁੱਖ ਵਿੱਚ ਕਮੀ, ਧੱਫੜ, ਪੇਟ ਵਿੱਚ ਦਰਦ, ਅਤੇ ਕੁਝ ਹੋਰ ਘੱਟ ਆਮ ਪ੍ਰਭਾਵ ਸ਼ਾਮਲ ਹੋ ਸਕਦੇ ਹਨ।
ਕਿਸੇ ਖਾਸ ਦਵਾਈ ਦੇ ਸੰਭਾਵੀ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਬਾਰੇ ਅਤੇ ਉਹਨਾਂ ਦਾ ਪ੍ਰਬੰਧਨ ਕਿਵੇਂ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ ਬਾਰੇ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਗੱਲ ਕਰੋ।
ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਕੈਂਸਰ ਸੈੱਲਾਂ ਨੂੰ ਨਸ਼ਟ ਕਰਨ ਲਈ ਉੱਚ-ਊਰਜਾ ਐਕਸ-ਰੇ ਜਾਂ ਹੋਰ ਕਣਾਂ ਦੀ ਵਰਤੋਂ ਹੈ। ਇੱਕ ਡਾਕਟਰ ਜੋ ਕੈਂਸਰ ਦੇ ਇਲਾਜ ਲਈ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਦੇਣ ਵਿੱਚ ਮਾਹਰ ਹੈ, ਨੂੰ ਰੇਡੀਏਸ਼ਨ ਔਨਕੋਲੋਜਿਸਟ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਰੇਡੀਏਸ਼ਨ ਇਲਾਜ ਦੀ ਸਭ ਤੋਂ ਆਮ ਕਿਸਮ ਨੂੰ ਬਾਹਰੀ-ਬੀਮ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ, ਜੋ ਕਿ ਸਰੀਰ ਦੇ ਬਾਹਰ ਮਸ਼ੀਨ ਤੋਂ ਦਿੱਤੀ ਜਾਂਦੀ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਹੈ। ਜਦੋਂ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਇਮਪਲਾਂਟ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ, ਤਾਂ ਇਸਨੂੰ ਅੰਦਰੂਨੀ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਜਾਂ ਬ੍ਰੈਕੀਥੈਰੇਪੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਬਲੈਡਰ ਕੈਂਸਰ ਵਿੱਚ ਬ੍ਰੈਕੀਥੈਰੇਪੀ ਦੀ ਵਰਤੋਂ ਨਹੀਂ ਕੀਤੀ ਜਾਂਦੀ। ਇੱਕ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਰੈਜੀਮੈਨ, ਜਾਂ ਸਮਾਂ-ਸਾਰਣੀ ਵਿੱਚ ਆਮ ਤੌਰ 'ਤੇ ਇੱਕ ਨਿਸ਼ਚਿਤ ਸਮੇਂ ਦੇ ਦੌਰਾਨ ਦਿੱਤੇ ਗਏ ਇਲਾਜਾਂ ਦੀ ਇੱਕ ਖਾਸ ਗਿਣਤੀ ਹੁੰਦੀ ਹੈ।
ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਆਮ ਤੌਰ 'ਤੇ ਬਲੈਡਰ ਕੈਂਸਰ ਦੇ ਪ੍ਰਾਇਮਰੀ ਇਲਾਜ ਵਜੋਂ ਆਪਣੇ ਆਪ ਨਹੀਂ ਵਰਤੀ ਜਾਂਦੀ ਹੈ, ਪਰ ਇਹ ਆਮ ਤੌਰ 'ਤੇ ਪ੍ਰਣਾਲੀਗਤ ਕੀਮੋਥੈਰੇਪੀ ਦੇ ਨਾਲ ਦਿੱਤੀ ਜਾਂਦੀ ਹੈ। ਕੁਝ ਲੋਕ ਜੋ ਕੀਮੋਥੈਰੇਪੀ ਪ੍ਰਾਪਤ ਨਹੀਂ ਕਰ ਸਕਦੇ ਹਨ ਉਹ ਇਕੱਲੇ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹਨ। ਸੰਯੁਕਤ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਅਤੇ ਕੀਮੋਥੈਰੇਪੀ ਦੀ ਵਰਤੋਂ ਕੈਂਸਰ ਦੇ ਇਲਾਜ ਲਈ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ ਜੋ ਸਿਰਫ਼ ਬਲੈਡਰ ਵਿੱਚ ਸਥਿਤ ਹੈ:
ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ ਦੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਵਿੱਚ ਥਕਾਵਟ, ਚਮੜੀ ਦੀਆਂ ਹਲਕੇ ਪ੍ਰਤੀਕ੍ਰਿਆਵਾਂ, ਅਤੇ ਢਿੱਲੀ ਅੰਤੜੀਆਂ ਦੀਆਂ ਗਤੀਵਿਧੀਆਂ ਸ਼ਾਮਲ ਹੋ ਸਕਦੀਆਂ ਹਨ। ਬਲੈਡਰ ਕੈਂਸਰ ਲਈ, ਮਾੜੇ ਪ੍ਰਭਾਵ ਆਮ ਤੌਰ 'ਤੇ ਪੇਡੂ ਜਾਂ ਪੇਟ ਦੇ ਖੇਤਰ ਵਿੱਚ ਹੁੰਦੇ ਹਨ ਅਤੇ ਇਸ ਵਿੱਚ ਮਸਾਨੇ ਦੀ ਜਲਣ ਸ਼ਾਮਲ ਹੋ ਸਕਦੀ ਹੈ, ਇਲਾਜ ਦੀ ਮਿਆਦ ਦੇ ਦੌਰਾਨ ਅਕਸਰ ਪਿਸ਼ਾਬ ਕਰਨ ਦੀ ਲੋੜ ਹੁੰਦੀ ਹੈ, ਅਤੇ ਬਲੈਡਰ ਜਾਂ ਗੁਦਾ ਤੋਂ ਖੂਨ ਨਿਕਲਣਾ; ਹੋਰ ਮਾੜੇ ਪ੍ਰਭਾਵ ਘੱਟ ਆਮ ਹੋ ਸਕਦੇ ਹਨ। ਜ਼ਿਆਦਾਤਰ ਮਾੜੇ ਪ੍ਰਭਾਵ ਇਲਾਜ ਖਤਮ ਹੋਣ ਤੋਂ ਬਾਅਦ ਮੁਕਾਬਲਤਨ ਜਲਦੀ ਹੀ ਦੂਰ ਹੋ ਜਾਂਦੇ ਹਨ।
ਕੈਂਸਰ ਅਤੇ ਇਸਦਾ ਇਲਾਜ ਸਰੀਰਕ ਲੱਛਣਾਂ ਅਤੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦੇ ਨਾਲ-ਨਾਲ ਭਾਵਨਾਤਮਕ, ਸਮਾਜਿਕ ਅਤੇ ਵਿੱਤੀ ਪ੍ਰਭਾਵਾਂ ਦਾ ਕਾਰਨ ਬਣਦਾ ਹੈ। ਇਹਨਾਂ ਸਾਰੇ ਪ੍ਰਭਾਵਾਂ ਦੇ ਪ੍ਰਬੰਧਨ ਨੂੰ ਪੈਲੀਏਟਿਵ ਕੇਅਰ ਜਾਂ ਸਹਾਇਕ ਦੇਖਭਾਲ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇਹ ਤੁਹਾਡੀ ਦੇਖਭਾਲ ਦਾ ਇੱਕ ਮਹੱਤਵਪੂਰਨ ਹਿੱਸਾ ਹੈ ਜੋ ਕੈਂਸਰ ਨੂੰ ਹੌਲੀ ਕਰਨ, ਰੋਕਣ ਜਾਂ ਖ਼ਤਮ ਕਰਨ ਦੇ ਇਰਾਦੇ ਵਾਲੇ ਇਲਾਜਾਂ ਦੇ ਨਾਲ ਸ਼ਾਮਲ ਹੈ।
ਰਾਹਤ ਪਹੁੰਚਾਉਣ ਵਾਲੀ ਦੇਖਭਾਲ ਲੱਛਣਾਂ ਦਾ ਪ੍ਰਬੰਧਨ ਕਰਕੇ ਅਤੇ ਹੋਰ ਗੈਰ-ਮੈਡੀਕਲ ਲੋੜਾਂ ਵਾਲੇ ਮਰੀਜ਼ਾਂ ਅਤੇ ਉਨ੍ਹਾਂ ਦੇ ਪਰਿਵਾਰਾਂ ਦੀ ਸਹਾਇਤਾ ਕਰਕੇ ਇਲਾਜ ਦੌਰਾਨ ਤੁਸੀਂ ਕਿਵੇਂ ਮਹਿਸੂਸ ਕਰਦੇ ਹੋ, ਇਸ ਨੂੰ ਸੁਧਾਰਨ 'ਤੇ ਕੇਂਦ੍ਰਤ ਕਰਦਾ ਹੈ। ਕੋਈ ਵੀ ਵਿਅਕਤੀ, ਉਮਰ ਜਾਂ ਕੈਂਸਰ ਦੀ ਕਿਸਮ ਅਤੇ ਪੜਾਅ ਦੀ ਪਰਵਾਹ ਕੀਤੇ ਬਿਨਾਂ, ਇਸ ਕਿਸਮ ਦੀ ਦੇਖਭਾਲ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦਾ ਹੈ। ਅਤੇ ਇਹ ਅਕਸਰ ਸਭ ਤੋਂ ਵਧੀਆ ਕੰਮ ਕਰਦਾ ਹੈ ਜਦੋਂ ਇਹ ਇੱਕ ਉੱਨਤ ਕੈਂਸਰ ਤਸ਼ਖ਼ੀਸ ਤੋਂ ਤੁਰੰਤ ਬਾਅਦ ਸ਼ੁਰੂ ਹੁੰਦਾ ਹੈ। ਜਿਹੜੇ ਲੋਕ ਕੈਂਸਰ ਦੇ ਇਲਾਜ ਦੇ ਨਾਲ-ਨਾਲ ਉਪਚਾਰਕ ਦੇਖਭਾਲ ਪ੍ਰਾਪਤ ਕਰਦੇ ਹਨ ਉਹਨਾਂ ਵਿੱਚ ਅਕਸਰ ਘੱਟ ਗੰਭੀਰ ਲੱਛਣ ਹੁੰਦੇ ਹਨ, ਜੀਵਨ ਦੀ ਬਿਹਤਰ ਗੁਣਵੱਤਾ, ਰਿਪੋਰਟ ਕਰਦੇ ਹਨ ਕਿ ਉਹ ਇਲਾਜ ਤੋਂ ਵਧੇਰੇ ਸੰਤੁਸ਼ਟ ਹਨ, ਅਤੇ ਉਹ ਲੰਬੇ ਸਮੇਂ ਤੱਕ ਜੀ ਸਕਦੇ ਹਨ।
ਉਪਚਾਰਕ ਇਲਾਜ ਵਿਆਪਕ ਤੌਰ 'ਤੇ ਵੱਖੋ-ਵੱਖਰੇ ਹੁੰਦੇ ਹਨ ਅਤੇ ਅਕਸਰ ਦਵਾਈਆਂ, ਪੋਸ਼ਣ ਸੰਬੰਧੀ ਤਬਦੀਲੀਆਂ, ਆਰਾਮ ਕਰਨ ਦੀਆਂ ਤਕਨੀਕਾਂ, ਭਾਵਨਾਤਮਕ ਅਤੇ ਅਧਿਆਤਮਿਕ ਸਹਾਇਤਾ, ਅਤੇ ਹੋਰ ਇਲਾਜ ਸ਼ਾਮਲ ਹੁੰਦੇ ਹਨ। ਤੁਸੀਂ ਕੈਂਸਰ ਤੋਂ ਛੁਟਕਾਰਾ ਪਾਉਣ ਵਾਲੇ ਇਲਾਜਾਂ ਦੇ ਸਮਾਨ ਉਪਚਾਰਕ ਇਲਾਜ ਵੀ ਪ੍ਰਾਪਤ ਕਰ ਸਕਦੇ ਹੋ, ਜਿਵੇਂ ਕਿ ਕੀਮੋਥੈਰੇਪੀ, ਸਰਜਰੀ, ਜਾਂ ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ।
ਇਲਾਜ ਸ਼ੁਰੂ ਹੋਣ ਤੋਂ ਪਹਿਲਾਂ, ਇਲਾਜ ਯੋਜਨਾ ਵਿੱਚ ਹਰੇਕ ਇਲਾਜ ਦੇ ਟੀਚਿਆਂ ਬਾਰੇ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਗੱਲ ਕਰੋ। ਤੁਹਾਨੂੰ ਖਾਸ ਇਲਾਜ ਯੋਜਨਾ ਅਤੇ ਉਪਚਾਰਕ ਦੇਖਭਾਲ ਵਿਕਲਪਾਂ ਦੇ ਸੰਭਾਵੀ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਬਾਰੇ ਵੀ ਗੱਲ ਕਰਨੀ ਚਾਹੀਦੀ ਹੈ।
ਇਲਾਜ ਦੌਰਾਨ, ਤੁਹਾਡੀ ਸਿਹਤ ਸੰਭਾਲ ਟੀਮ ਤੁਹਾਨੂੰ ਤੁਹਾਡੇ ਲੱਛਣਾਂ ਅਤੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਬਾਰੇ ਸਵਾਲਾਂ ਦੇ ਜਵਾਬ ਦੇਣ ਅਤੇ ਹਰੇਕ ਸਮੱਸਿਆ ਦਾ ਵਰਣਨ ਕਰਨ ਲਈ ਕਹਿ ਸਕਦੀ ਹੈ। ਜੇਕਰ ਤੁਹਾਨੂੰ ਕੋਈ ਸਮੱਸਿਆ ਆ ਰਹੀ ਹੈ ਤਾਂ ਸਿਹਤ ਸੰਭਾਲ ਟੀਮ ਨੂੰ ਦੱਸਣਾ ਯਕੀਨੀ ਬਣਾਓ। ਇਹ ਹੈਲਥ ਕੇਅਰ ਟੀਮ ਨੂੰ ਜਿੰਨੀ ਜਲਦੀ ਹੋ ਸਕੇ ਕਿਸੇ ਵੀ ਲੱਛਣਾਂ ਅਤੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਦਾ ਇਲਾਜ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰਦਾ ਹੈ। ਇਹ ਭਵਿੱਖ ਵਿੱਚ ਹੋਰ ਗੰਭੀਰ ਸਮੱਸਿਆਵਾਂ ਨੂੰ ਰੋਕਣ ਵਿੱਚ ਵੀ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ।
ਇੱਕ ਮੁਆਫੀ ਉਦੋਂ ਹੁੰਦੀ ਹੈ ਜਦੋਂ ਸਰੀਰ ਵਿੱਚ ਕੈਂਸਰ ਦਾ ਪਤਾ ਨਹੀਂ ਲਗਾਇਆ ਜਾ ਸਕਦਾ ਹੈ ਅਤੇ ਕੋਈ ਲੱਛਣ ਨਹੀਂ ਹੁੰਦੇ ਹਨ। ਇਸ ਨੂੰ ਬਿਮਾਰੀ ਜਾਂ NED ਦਾ ਕੋਈ ਸਬੂਤ ਨਾ ਹੋਣਾ ਵੀ ਕਿਹਾ ਜਾ ਸਕਦਾ ਹੈ।
ਮੁਆਫੀ ਅਸਥਾਈ ਜਾਂ ਸਥਾਈ ਹੋ ਸਕਦੀ ਹੈ। ਇਹ ਅਨਿਸ਼ਚਿਤਤਾ ਬਹੁਤ ਸਾਰੇ ਲੋਕਾਂ ਨੂੰ ਚਿੰਤਾ ਕਰਨ ਦਾ ਕਾਰਨ ਬਣਦੀ ਹੈ ਕਿ ਕੈਂਸਰ ਵਾਪਸ ਆ ਜਾਵੇਗਾ। ਹਾਲਾਂਕਿ ਬਹੁਤ ਸਾਰੀਆਂ ਛੋਟਾਂ ਸਥਾਈ ਹੁੰਦੀਆਂ ਹਨ, ਕੈਂਸਰ ਦੇ ਵਾਪਸ ਆਉਣ ਦੀ ਸੰਭਾਵਨਾ ਬਾਰੇ ਆਪਣੇ ਡਾਕਟਰ ਨਾਲ ਗੱਲ ਕਰਨਾ ਮਹੱਤਵਪੂਰਨ ਹੁੰਦਾ ਹੈ। ਦੁਬਾਰਾ ਹੋਣ ਦੇ ਤੁਹਾਡੇ ਜੋਖਮ ਅਤੇ ਇਲਾਜ ਦੇ ਵਿਕਲਪਾਂ ਨੂੰ ਸਮਝਣਾ ਤੁਹਾਨੂੰ ਵਧੇਰੇ ਤਿਆਰ ਮਹਿਸੂਸ ਕਰਨ ਵਿੱਚ ਮਦਦ ਕਰ ਸਕਦਾ ਹੈ ਜੇਕਰ ਕੈਂਸਰ ਵਾਪਸ ਆ ਜਾਂਦਾ ਹੈ।
ਜੇਕਰ ਕੈਂਸਰ ਅਸਲੀ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਵਾਪਸ ਆ ਜਾਂਦਾ ਹੈ, ਤਾਂ ਇਸ ਨੂੰ ਆਵਰਤੀ ਕੈਂਸਰ ਕਿਹਾ ਜਾਂਦਾ ਹੈ। ਇਹ ਉਸੇ ਥਾਂ 'ਤੇ ਵਾਪਸ ਆ ਸਕਦਾ ਹੈ (ਇੱਕ ਸਥਾਨਕ ਆਵਰਤੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ), ਨੇੜੇ (ਖੇਤਰੀ ਆਵਰਤੀ), ਜਾਂ ਕਿਸੇ ਹੋਰ ਥਾਂ (ਦੂਰ ਦੀ ਆਵਰਤੀ, ਜਿਸ ਨੂੰ ਮੈਟਾਸਟੈਸਿਸ ਵੀ ਕਿਹਾ ਜਾਂਦਾ ਹੈ)।
ਜਦੋਂ ਅਜਿਹਾ ਹੁੰਦਾ ਹੈ, ਤਾਂ ਆਵਰਤੀ ਬਾਰੇ ਜਿੰਨਾ ਸੰਭਵ ਹੋ ਸਕੇ ਸਿੱਖਣ ਲਈ ਜਾਂਚ ਦਾ ਇੱਕ ਨਵਾਂ ਚੱਕਰ ਦੁਬਾਰਾ ਸ਼ੁਰੂ ਹੋ ਜਾਵੇਗਾ। ਇਹ ਟੈਸਟ ਕੀਤੇ ਜਾਣ ਤੋਂ ਬਾਅਦ, ਤੁਸੀਂ ਅਤੇ ਤੁਹਾਡਾ ਡਾਕਟਰ ਇਲਾਜ ਦੇ ਵਿਕਲਪਾਂ ਬਾਰੇ ਗੱਲ ਕਰੋਗੇ।
ਆਮ ਤੌਰ 'ਤੇ, ਗੈਰ-ਮਾਸਪੇਸ਼ੀ-ਹਮਲਾਵਰ ਬਲੈਡਰ ਕੈਂਸਰ ਜੋ ਮੂਲ ਟਿਊਮਰ ਜਾਂ ਬਲੈਡਰ ਦੇ ਕਿਸੇ ਹੋਰ ਸਥਾਨ 'ਤੇ ਵਾਪਸ ਆਉਂਦੇ ਹਨ, ਉਨ੍ਹਾਂ ਦਾ ਇਲਾਜ ਪਹਿਲੇ ਕੈਂਸਰ ਵਾਂਗ ਹੀ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ। ਹਾਲਾਂਕਿ, ਜੇਕਰ ਕੈਂਸਰ ਇਲਾਜ ਤੋਂ ਬਾਅਦ ਵਾਪਸ ਆਉਣਾ ਜਾਰੀ ਰੱਖਦਾ ਹੈ, ਤਾਂ ਰੈਡੀਕਲ ਸਿਸਟੈਕਟੋਮੀ ਦੀ ਸਿਫ਼ਾਰਸ਼ ਕੀਤੀ ਜਾ ਸਕਦੀ ਹੈ। ਬਲੈਡਰ ਕੈਂਸਰ ਜੋ ਬਲੈਡਰ ਦੇ ਬਾਹਰ ਮੁੜ ਪੈਦਾ ਹੁੰਦੇ ਹਨ, ਸਰਜਰੀ ਨਾਲ ਖਤਮ ਕਰਨਾ ਵਧੇਰੇ ਮੁਸ਼ਕਲ ਹੁੰਦਾ ਹੈ ਅਤੇ ਅਕਸਰ ਪ੍ਰਣਾਲੀਗਤ ਥੈਰੇਪੀ, ਰੇਡੀਏਸ਼ਨ ਥੈਰੇਪੀ, ਜਾਂ ਦੋਵਾਂ ਦੀ ਵਰਤੋਂ ਕਰਕੇ ਥੈਰੇਪੀਆਂ ਨਾਲ ਇਲਾਜ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਤੁਹਾਡਾ ਡਾਕਟਰ ਕਲੀਨਿਕਲ ਅਜ਼ਮਾਇਸ਼ਾਂ ਦਾ ਸੁਝਾਅ ਵੀ ਦੇ ਸਕਦਾ ਹੈ ਜੋ ਇਸ ਕਿਸਮ ਦੇ ਆਵਰਤੀ ਕੈਂਸਰ ਦੇ ਇਲਾਜ ਦੇ ਨਵੇਂ ਤਰੀਕਿਆਂ ਦਾ ਅਧਿਐਨ ਕਰ ਰਹੇ ਹਨ। ਤੁਸੀਂ ਜੋ ਵੀ ਇਲਾਜ ਯੋਜਨਾ ਚੁਣਦੇ ਹੋ, ਲੱਛਣਾਂ ਅਤੇ ਮਾੜੇ ਪ੍ਰਭਾਵਾਂ ਤੋਂ ਰਾਹਤ ਪਾਉਣ ਲਈ ਉਪਚਾਰਕ ਦੇਖਭਾਲ ਮਹੱਤਵਪੂਰਨ ਹੋ ਸਕਦੀ ਹੈ।
ਵਾਰ-ਵਾਰ ਕੈਂਸਰ ਵਾਲੇ ਲੋਕ ਅਕਸਰ ਅਵਿਸ਼ਵਾਸ ਜਾਂ ਡਰ ਵਰਗੀਆਂ ਭਾਵਨਾਵਾਂ ਦਾ ਅਨੁਭਵ ਕਰਦੇ ਹਨ। ਤੁਹਾਨੂੰ ਇਹਨਾਂ ਭਾਵਨਾਵਾਂ ਬਾਰੇ ਹੈਲਥ ਕੇਅਰ ਟੀਮ ਨਾਲ ਗੱਲ ਕਰਨ ਅਤੇ ਇਸ ਨਾਲ ਸਿੱਝਣ ਵਿੱਚ ਤੁਹਾਡੀ ਮਦਦ ਕਰਨ ਲਈ ਸਹਾਇਤਾ ਸੇਵਾਵਾਂ ਬਾਰੇ ਪੁੱਛਣ ਲਈ ਉਤਸ਼ਾਹਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ। ਕੈਂਸਰ ਦੇ ਆਵਰਤੀ ਨਾਲ ਨਜਿੱਠਣ ਬਾਰੇ ਹੋਰ ਜਾਣੋ।
ਬਲੈਡਰ ਕੈਂਸਰ ਤੋਂ ਪੂਰੀ ਤਰ੍ਹਾਂ ਠੀਕ ਹੋਣਾ ਹਮੇਸ਼ਾ ਸੰਭਵ ਨਹੀਂ ਹੁੰਦਾ। ਜੇਕਰ ਕੈਂਸਰ ਦਾ ਇਲਾਜ ਜਾਂ ਨਿਯੰਤਰਣ ਨਹੀਂ ਕੀਤਾ ਜਾ ਸਕਦਾ ਹੈ, ਤਾਂ ਬਿਮਾਰੀ ਨੂੰ ਐਡਵਾਂਸ ਜਾਂ ਮੈਟਾਸਟੈਟਿਕ ਕਿਹਾ ਜਾ ਸਕਦਾ ਹੈ।
ਇਹ ਤਸ਼ਖ਼ੀਸ ਤਣਾਅਪੂਰਨ ਹੈ, ਅਤੇ ਬਹੁਤ ਸਾਰੇ ਲੋਕਾਂ ਲਈ, ਉੱਨਤ ਕੈਂਸਰ ਬਾਰੇ ਚਰਚਾ ਕਰਨਾ ਮੁਸ਼ਕਲ ਹੈ। ਹਾਲਾਂਕਿ, ਆਪਣੀਆਂ ਭਾਵਨਾਵਾਂ, ਤਰਜੀਹਾਂ ਅਤੇ ਚਿੰਤਾਵਾਂ ਨੂੰ ਪ੍ਰਗਟ ਕਰਨ ਲਈ ਤੁਹਾਡੀ ਸਿਹਤ ਸੰਭਾਲ ਟੀਮ ਨਾਲ ਖੁੱਲ੍ਹੀ ਅਤੇ ਇਮਾਨਦਾਰੀ ਨਾਲ ਗੱਲਬਾਤ ਕਰਨਾ ਮਹੱਤਵਪੂਰਨ ਹੈ। ਹੈਲਥ ਕੇਅਰ ਟੀਮ ਕੋਲ ਮਰੀਜ਼ਾਂ ਅਤੇ ਉਹਨਾਂ ਦੇ ਪਰਿਵਾਰਾਂ ਦੀ ਸਹਾਇਤਾ ਕਰਨ ਲਈ ਵਿਸ਼ੇਸ਼ ਹੁਨਰ, ਤਜਰਬਾ, ਮੁਹਾਰਤ ਅਤੇ ਗਿਆਨ ਹੈ, ਅਤੇ ਮਦਦ ਲਈ ਉੱਥੇ ਮੌਜੂਦ ਹੈ। ਇਹ ਯਕੀਨੀ ਬਣਾਉਣਾ ਕਿ ਕੋਈ ਵਿਅਕਤੀ ਸਰੀਰਕ ਤੌਰ 'ਤੇ ਆਰਾਮਦਾਇਕ ਹੈ, ਦਰਦ ਤੋਂ ਮੁਕਤ ਹੈ, ਅਤੇ ਭਾਵਨਾਤਮਕ ਤੌਰ 'ਤੇ ਸਹਿਯੋਗੀ ਹੈ।
ਜਿਨ੍ਹਾਂ ਮਰੀਜ਼ਾਂ ਨੂੰ ਕੈਂਸਰ ਹੈ ਅਤੇ ਜਿਨ੍ਹਾਂ ਦੀ 6 ਮਹੀਨਿਆਂ ਤੋਂ ਘੱਟ ਉਮਰ ਦੀ ਉਮੀਦ ਕੀਤੀ ਜਾਂਦੀ ਹੈ, ਉਹ ਹੋਸਪਾਈਸ ਦੇਖਭਾਲ ਬਾਰੇ ਵਿਚਾਰ ਕਰਨਾ ਚਾਹ ਸਕਦੇ ਹਨ। ਹਾਸਪਾਈਸ ਕੇਅਰ ਇੱਕ ਖਾਸ ਕਿਸਮ ਦੀ ਉਪਚਾਰਕ ਦੇਖਭਾਲ ਹੈ ਜੋ ਉਹਨਾਂ ਲੋਕਾਂ ਲਈ ਜੀਵਨ ਦੀ ਸਭ ਤੋਂ ਵਧੀਆ ਸੰਭਵ ਗੁਣਵੱਤਾ ਪ੍ਰਦਾਨ ਕਰਨ ਲਈ ਤਿਆਰ ਕੀਤੀ ਗਈ ਹੈ ਜੋ ਜੀਵਨ ਦੇ ਅੰਤ ਦੇ ਨੇੜੇ ਹਨ। ਤੁਹਾਨੂੰ ਅਤੇ ਤੁਹਾਡੇ ਪਰਿਵਾਰ ਨੂੰ ਹੈਲਥ ਕੇਅਰ ਟੀਮ ਨਾਲ ਹਾਸਪਾਈਸ ਕੇਅਰ ਵਿਕਲਪਾਂ ਬਾਰੇ ਗੱਲ ਕਰਨ ਲਈ ਉਤਸ਼ਾਹਿਤ ਕੀਤਾ ਜਾਂਦਾ ਹੈ, ਜਿਸ ਵਿੱਚ ਘਰ ਵਿੱਚ ਹਾਸਪਾਈਸ ਦੇਖਭਾਲ, ਇੱਕ ਵਿਸ਼ੇਸ਼ ਹਾਸਪਾਈਸ ਕੇਂਦਰ, ਜਾਂ ਹੋਰ ਸਿਹਤ ਸੰਭਾਲ ਸਥਾਨ ਸ਼ਾਮਲ ਹੁੰਦੇ ਹਨ। ਨਰਸਿੰਗ ਦੇਖਭਾਲ ਅਤੇ ਵਿਸ਼ੇਸ਼ ਸਾਜ਼ੋ-ਸਾਮਾਨ ਬਹੁਤ ਸਾਰੇ ਪਰਿਵਾਰਾਂ ਲਈ ਘਰ ਵਿੱਚ ਰਹਿਣ ਨੂੰ ਇੱਕ ਕਾਰਜਯੋਗ ਵਿਕਲਪ ਬਣਾ ਸਕਦੇ ਹਨ।