


मूत्राशय कर्करोग उपचार
शस्त्रक्रिया ऑपरेशन दरम्यान ट्यूमर आणि आसपासचे काही निरोगी ऊतक काढून टाकणे. मूत्राशयाच्या कर्करोगासाठी वेगवेगळ्या प्रकारच्या शस्त्रक्रिया आहेत. तुमची आरोग्य सेवा टीम रोगाच्या स्टेज आणि ग्रेडच्या आधारावर विशिष्ट शस्त्रक्रियेची शिफारस करेल.
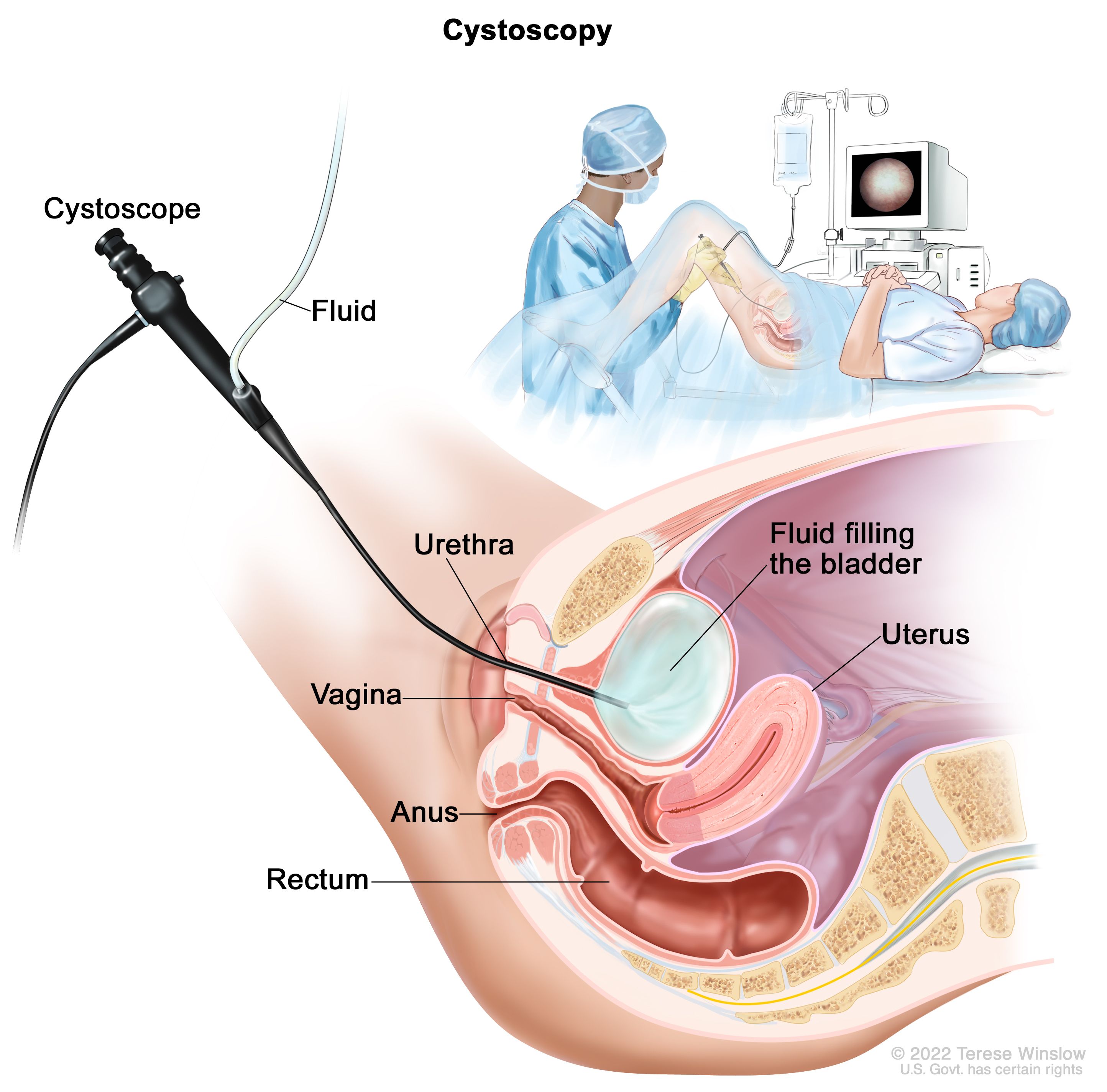
ट्रान्सयुरेथ्रल मूत्राशय ट्यूमर रेसेक्शन (TURBT). यासाठी ही प्रक्रिया वापरली जाते निदान आणि स्टेजिंग तसेच उपचार. TURBT दरम्यान, एक सर्जन मूत्रमार्गाद्वारे मूत्राशयात सिस्टोस्कोप घालतो. त्यानंतर सर्जन लहान वायर लूप, लेसर किंवा फुलग्युरेशन (उच्च-ऊर्जा वीज) वापरून ट्यूमर काढून टाकतो. प्रक्रिया सुरू होण्यापूर्वी रुग्णाला भूल दिली जाते, वेदनांची जाणीव रोखण्यासाठी औषधे दिली जातात.
नॉन-मसल-इनवेसिव्ह मूत्राशय कर्करोग असलेल्या लोकांसाठी, TURBT कर्करोग दूर करण्यास सक्षम असू शकते. तथापि, कर्करोग परत येण्याचा धोका कमी करण्यासाठी डॉक्टर अतिरिक्त उपचारांची शिफारस करू शकतात, जसे की इंट्राव्हेसिकल केमोथेरपी किंवा इम्युनोथेरपी (खाली पहा). स्नायू-आक्रमक मूत्राशय कर्करोग असलेल्या लोकांसाठी, मूत्राशय काढून टाकण्यासाठी शस्त्रक्रिया किंवा कमी सामान्यपणे, रेडिएशन थेरपीचा समावेश असलेल्या अतिरिक्त उपचारांची शिफारस केली जाते. केमोथेरपी सामान्यतः स्नायू-आक्रमक मूत्राशय कर्करोगात वापरले जाते.
रॅडिकल सिस्टक्टॉमी आणि लिम्फ नोड विच्छेदन. रॅडिकल सिस्टेक्टोमी म्हणजे संपूर्ण मूत्राशय आणि शक्यतो जवळपासच्या ऊती आणि अवयव काढून टाकणे. पुरुषांसाठी, प्रोस्टेट आणि मूत्रमार्गाचा काही भाग देखील काढला जातो. महिलांसाठी, गर्भाशय, फॅलोपियन ट्यूब, अंडाशय आणि योनीचा काही भाग काढून टाकला जाऊ शकतो. सर्व रुग्णांसाठी, श्रोणिमधील लिम्फ नोड्स काढले जातात. याला पेल्विक लिम्फ नोड विच्छेदन म्हणतात. लिम्फ नोड्समध्ये पसरलेला कर्करोग शोधण्याचा एक विस्तारित पेल्विक लिम्फ नोड विच्छेदन हा सर्वात अचूक मार्ग आहे. क्वचित, अत्यंत विशिष्ट परिस्थितींमध्ये, मूत्राशयाचा फक्त काही भाग काढून टाकणे योग्य असू शकते, ज्याला आंशिक सिस्टेक्टोमी म्हणतात. तथापि, ही शस्त्रक्रिया स्नायू-आक्रमक रोग असलेल्या लोकांसाठी काळजी घेण्याचे मानक नाही.

लेप्रोस्कोपिक किंवा रोबोटिक सिस्टेक्टोमी दरम्यान, सर्जन पारंपारिक खुल्या शस्त्रक्रियेसाठी वापरल्या जाणार्या 1 मोठ्या चीराऐवजी अनेक लहान चीरे किंवा कट करतात. नंतर सर्जन मूत्राशय काढून टाकण्यासाठी रोबोटिक सहाय्यासह किंवा त्याशिवाय टेलिस्कोपिंग उपकरणे वापरतात. शल्यचिकित्सकाने मूत्राशय आणि आजूबाजूच्या ऊती काढून टाकण्यासाठी एक चीरा करणे आवश्यक आहे. या प्रकारच्या ऑपरेशनसाठी सर्जनची आवश्यकता असते जो या प्रकारच्या शस्त्रक्रियेमध्ये खूप अनुभवी आहे. तुमचे डॉक्टर तुमच्याशी या पर्यायांवर चर्चा करू शकतात आणि तुम्हाला माहितीपूर्ण निर्णय घेण्यास मदत करू शकतात.
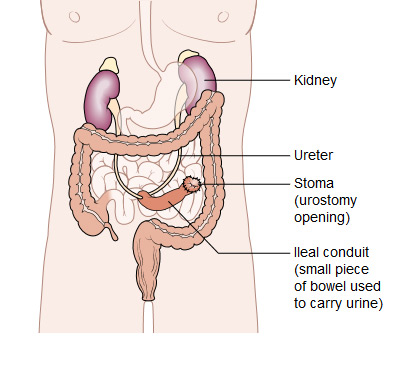
लघवी वळवणे. मूत्राशय काढून टाकल्यास, डॉक्टर शरीरातून मूत्र बाहेर काढण्याचा एक नवीन मार्ग तयार करेल. हे करण्याचा एक मार्ग म्हणजे लहान आतडे किंवा कोलनचा एक भाग वापरून मूत्र शरीराच्या बाहेरील स्टोमा किंवा ऑस्टोमी (एक उघडणे) कडे वळवणे. त्यानंतर रुग्णाने मूत्र गोळा करण्यासाठी आणि काढून टाकण्यासाठी स्टोमाला जोडलेली पिशवी घालणे आवश्यक आहे.
शल्यचिकित्सक काहीवेळा लहान किंवा मोठ्या आतड्याचा काही भाग मूत्रसंचय बनवण्यासाठी वापरू शकतात, जे शरीराच्या आत बसलेले स्टोरेज पाउच आहे. या प्रक्रियेसह, रुग्णाला लघवीच्या पिशवीची आवश्यकता नसते. काही रुग्णांसाठी, शल्यचिकित्सक थैलीला मूत्रमार्गाशी जोडण्यास सक्षम आहे, ज्याला निओब्लाडर म्हणतात, त्यामुळे रुग्ण शरीरातून मूत्र बाहेर काढू शकतो. तथापि, जर निओब्लॅडर लघवीने पूर्णपणे रिकामा केला नसेल तर रुग्णाला कॅथेटर नावाची पातळ ट्यूब घालावी लागेल. तसेच, निओब्लाडर असलेल्या रुग्णांना यापुढे लघवी करण्याची इच्छा नसते आणि त्यांना नियमित वेळापत्रकानुसार लघवी करण्यास शिकण्याची आवश्यकता असते. इतर रूग्णांसाठी, लहान आतड्याचे अंतर्गत (ओटीपोटाच्या आत) थैली तयार केली जाते आणि लहान स्टोमाद्वारे ओटीपोटावर किंवा पोटाच्या बटणावर (अंबिलिकस) त्वचेशी जोडली जाते (उदाहरणार्थ "इंडियाना पाउच"). या दृष्टिकोनामुळे, रुग्णांना पिशवी घालण्याची गरज नाही. रुग्ण दिवसातून अनेक वेळा लहान स्टोमाद्वारे कॅथेटर घालून आणि कॅथेटर ताबडतोब काढून टाकून अंतर्गत थैली काढून टाकतात.
मूत्राशयाशिवाय जगणे रुग्णाच्या जीवनमानावर परिणाम करू शकते. मूत्राशयाचा संपूर्ण किंवा काही भाग ठेवण्याचे मार्ग शोधणे हे एक महत्त्वाचे उपचार ध्येय आहे. स्नायू-आक्रमक मूत्राशय कर्करोग असलेल्या काही लोकांसाठी, इष्टतम TURBT नंतर केमोथेरपी आणि रेडिएशन थेरपीचा समावेश असलेल्या उपचार योजना मूत्राशय काढून टाकण्यासाठी पर्याय म्हणून वापरल्या जाऊ शकतात.
मूत्राशयाच्या कर्करोगाच्या शस्त्रक्रियेचे दुष्परिणाम प्रक्रियेवर अवलंबून असतात. संशोधनात असे दिसून आले आहे की मूत्राशयाच्या कर्करोगात तज्ञ असलेल्या सर्जनमुळे मूत्राशयाचा कर्करोग असलेल्या लोकांचे परिणाम सुधारू शकतात. मूत्र आणि लैंगिक दुष्परिणामांसह, नेमके कोणते दुष्परिणाम होऊ शकतात आणि ते कसे व्यवस्थापित केले जाऊ शकतात हे समजून घेण्यासाठी रुग्णांनी त्यांच्या डॉक्टरांशी तपशीलवार बोलले पाहिजे. सर्वसाधारणपणे, साइड इफेक्ट्समध्ये हे समाविष्ट असू शकते:
शस्त्रक्रियेपूर्वी, तुम्हाला होणार्या विशिष्ट शस्त्रक्रियेच्या संभाव्य दुष्परिणामांबद्दल तुमच्या आरोग्य सेवा टीमशी बोला. कर्करोगाच्या शस्त्रक्रियेच्या मूलभूत गोष्टींबद्दल अधिक जाणून घ्या..
सिस्टीमिक थेरपी म्हणजे कर्करोगाच्या पेशी नष्ट करण्यासाठी औषधांचा वापर. या प्रकारची औषधे रक्तप्रवाहाद्वारे किंवा तोंडातून संपूर्ण शरीरात कर्करोगाच्या पेशींपर्यंत पोहोचण्यासाठी दिली जातात ("सिस्टमिक थेरपी" मधील "सिस्टम"). सिस्टीमिक थेरपी सामान्यत: वैद्यकीय ऑन्कोलॉजिस्टद्वारे लिहून दिली जातात, एक डॉक्टर जो औषधोपचाराने कर्करोगाचा उपचार करण्यात माहिर असतो.
सिस्टीमिक थेरपी देण्याच्या सामान्य पद्धतींमध्ये इंट्राव्हेनस (IV) नळी सुई वापरून शिरामध्ये किंवा गोळी किंवा कॅप्सूलमध्ये ठेवली जाते जी गिळली जाते (तोंडाने).
मूत्राशयाच्या कर्करोगासाठी वापरल्या जाणार्या प्रणालीगत उपचारांच्या प्रकारांमध्ये हे समाविष्ट आहे:
या प्रत्येक प्रकारच्या उपचारांची अधिक तपशीलवार चर्चा खाली केली आहे. एखाद्या व्यक्तीला एका वेळी 1 प्रकारची पद्धतशीर थेरपी मिळू शकते किंवा एकाच वेळी दिलेल्या सिस्टिमिक थेरपींचे संयोजन मिळू शकते. ते उपचार योजनेचा भाग म्हणून देखील दिले जाऊ शकतात ज्यात शस्त्रक्रिया आणि/किंवा रेडिएशन थेरपी समाविष्ट आहे.
कर्करोगाच्या उपचारासाठी वापरल्या जाणार्या औषधांचे सतत मूल्यांकन केले जात आहे. तुमच्या डॉक्टरांशी बोलणे हा तुमच्यासाठी लिहून दिलेली औषधे, त्यांचा उद्देश आणि त्यांचे संभाव्य दुष्परिणाम आणि इतर औषधांसोबतच्या परस्परसंवादाबद्दल जाणून घेण्याचा सर्वोत्तम मार्ग असतो. तुम्ही इतर कोणतेही प्रिस्क्रिप्शन किंवा ओव्हर-द-काउंटर औषधे किंवा पूरक आहार घेत आहात का हे तुमच्या डॉक्टरांना कळवणे देखील महत्त्वाचे आहे. औषधी वनस्पती, पूरक आणि इतर औषधे कर्करोगाच्या औषधांशी संवाद साधू शकतात. वापरून तुमच्या प्रिस्क्रिप्शनबद्दल अधिक जाणून घ्या संशोधन करण्यायोग्य डेटाबेस.
केमोथेरपी म्हणजे कर्करोगाच्या पेशी नष्ट करण्यासाठी औषधांचा वापर करणे, सामान्यतः कर्करोगाच्या पेशी वाढण्यापासून, विभाजित होण्यापासून आणि अधिक पेशी बनवण्यापासून रोखून. केमोथेरपी पथ्ये, किंवा शेड्यूल, विशेषत: ठराविक कालावधीत दिलेल्या चक्रांची विशिष्ट संख्या असते. रुग्णाला एका वेळी 1 औषध किंवा त्याच दिवशी दिलेल्या वेगवेगळ्या औषधांचे मिश्रण मिळू शकते.
मूत्राशयाच्या कर्करोगावर उपचार करण्यासाठी 2 प्रकारची केमोथेरपी वापरली जाऊ शकते. डॉक्टर कोणत्या प्रकारची शिफारस करतात आणि केव्हा देतात हे कर्करोगाच्या स्टेजवर अवलंबून असते. शस्त्रक्रियेपूर्वी किंवा नंतर केमोथेरपीबद्दल रुग्णांनी त्यांच्या डॉक्टरांशी बोलले पाहिजे.
मूत्राशयाच्या कर्करोगावर उपचार करण्यासाठी कोणती औषधे किंवा औषधांचे संयोजन सर्वोत्तम कार्य करते हे शोधण्यात मदत करण्यासाठी अनेक सिस्टीमिक केमोथेरपीची क्लिनिकल चाचण्यांमध्ये चाचणी केली जाते. सहसा औषधांचे संयोजन केवळ औषधापेक्षा चांगले कार्य करते. स्नायू-आक्रमक मूत्राशय कर्करोगासाठी मूलगामी शस्त्रक्रियेपूर्वी सिस्प्लेटिन-आधारित केमोथेरपीच्या वापरास पुरावा जोरदार समर्थन देतो. याला "नियोएडजुव्हंट केमोथेरपी" म्हणतात.
जर प्लॅटिनम-आधारित केमोथेरपी प्रगत किंवा मेटास्टॅटिक यूरोथेलियल कर्करोग कमी करते किंवा मंद करते/स्थिर करते, तर avelumab (Bavencio, खाली पहा) सोबत इम्युनोथेरपीचा वापर कर्करोग परत येण्यापासून रोखण्यासाठी किंवा विलंब करण्यासाठी आणि लोकांना दीर्घकाळ जगण्यास मदत करण्यासाठी केला जाऊ शकतो. याला स्विच मेंटेनन्स उपचार म्हणतात.
केमोथेरपीचे दुष्परिणाम वैयक्तिक औषध, संयोजन पथ्ये आणि वापरलेल्या डोसवर अवलंबून असतात, परंतु त्यात थकवा, संसर्गाचा धोका, रक्ताच्या गुठळ्या आणि रक्तस्त्राव यांचा समावेश असू शकतो. भूक न लागणे, चव बदलणे, मळमळ आणि उलट्या होणे, केस गळणे, अतिसार इ. हे साइड इफेक्ट्स सहसा उपचार पूर्ण झाल्यानंतर निघून जातात.
immunotherapyज्याला बायोलॉजिक थेरपी देखील म्हणतात, कर्करोगाशी लढण्यासाठी शरीराच्या नैसर्गिक संरक्षणास चालना देण्यासाठी डिझाइन केलेले आहे. हे रोगप्रतिकारक प्रणाली कार्य सुधारण्यासाठी, लक्ष्य करण्यासाठी किंवा पुनर्संचयित करण्यासाठी शरीराद्वारे किंवा प्रयोगशाळेत तयार केलेल्या सामग्रीचा वापर करते. हे स्थानिक किंवा संपूर्ण शरीरात दिले जाऊ शकते.
बॅसिलस कॅल्मेट-ग्युरिन (बीसीजी). मूत्राशयाच्या कर्करोगासाठी मानक इम्युनोथेरपी औषध म्हणजे बीसीजी नावाचा एक कमकुवत मायकोबॅक्टेरियम आहे, जो क्षयरोगास कारणीभूत असलेल्या जीवाणूंसारखा आहे. बीसीजी कॅथेटरद्वारे थेट मूत्राशयात ठेवली जाते. याला इंट्राव्हेसिकल थेरपी म्हणतात. BCG मूत्राशयाच्या आतील अस्तरांना जोडते आणि ट्यूमर पेशी नष्ट करण्यासाठी रोगप्रतिकारक शक्तीला उत्तेजित करते. BCG मुळे फ्लू सारखी लक्षणे, ताप, थंडी वाजून येणे, थकवा येणे, मूत्राशयात जळजळ होणे, मूत्राशयातून रक्तस्त्राव होणे, इ.
/bcg-immunotherapy-4843201-ADD-FINAL-V32-7ca128db117246f3a41ebb41acc9abf7.png)
इंटरफेरॉन (रोफेरॉन-ए, इंट्रोन ए, अल्फेरॉन). इंटरफेरॉन ही आणखी एक प्रकारची इम्युनोथेरपी आहे जी क्वचितच इंट्राव्हेसिकल थेरपी म्हणून दिली जाऊ शकते. एकट्या बीसीजीचा वापर केल्याने कर्करोगावर उपचार करण्यात मदत होत नाही परंतु आजकाल अत्यंत दुर्मिळ आहे तर काहीवेळा ते BCG सोबत एकत्र केले जाते.
इम्यून चेकपॉइंट इनहिबिटर
इम्युनोथेरपी संशोधनाचे एक सक्रिय क्षेत्र औषधांचा शोध घेत आहे जे PD-1, किंवा त्याचे ligand, PD-L1 नावाचे प्रोटीन अवरोधित करते. PD-1 T पेशींच्या पृष्ठभागावर आढळते, जे एक प्रकारचे पांढरे रक्त पेशी आहेत जे शरीराच्या रोगप्रतिकारक शक्तीला रोगाशी लढण्यास थेट मदत करतात. कारण PD-1 रोगप्रतिकारक शक्तीला कर्करोगाच्या पेशी नष्ट करण्यापासून वाचवते, PD-1 कार्य करणे थांबवल्याने रोगप्रतिकारक शक्ती कर्करोगाला चांगल्या प्रकारे नष्ट करू शकते.
इम्यून चेकपॉईंट इनहिबिटरचा मूत्राशयाच्या कर्करोगाच्या सर्व टप्प्यांवर अनेक क्लिनिकल चाचण्यांमध्ये अभ्यास केला जात आहे.
वेगवेगळ्या प्रकारच्या इम्युनोथेरपीमुळे वेगवेगळे दुष्परिणाम होऊ शकतात. सामान्य साइड इफेक्ट्समध्ये थकवा, त्वचेच्या प्रतिक्रिया (जसे की खाज सुटणे आणि पुरळ), फ्लू सारखी लक्षणे, थायरॉईड ग्रंथीच्या कार्यात बदल, हार्मोनल आणि/किंवा वजन बदल, अतिसार आणि फुफ्फुस, यकृत आणि आतडे जळजळ यांचा समावेश होतो. शरीराचा कोणताही अवयव अतिक्रियाशील रोगप्रतिकारक यंत्रणेचे लक्ष्य असू शकतो, त्यामुळे तुमच्यासाठी शिफारस केलेल्या इम्युनोथेरपीच्या संभाव्य दुष्परिणामांबद्दल तुमच्या डॉक्टरांशी बोला, जेणेकरून तुम्हाला कोणते बदल शोधायचे आहेत हे कळेल आणि ते लवकर आरोग्य सेवा टीमला कळवू शकता. इम्युनोथेरपीच्या मूलभूत गोष्टींबद्दल अधिक जाणून घ्या..
लक्ष्यित थेरपी ही एक उपचार आहे जी कर्करोगाच्या विशिष्ट जीन्स, प्रथिने किंवा कर्करोगाच्या वाढीस आणि जगण्यासाठी योगदान देणारे ऊतक वातावरणास लक्ष्य करते. या प्रकारचे उपचार कर्करोगाच्या पेशींची वाढ आणि प्रसार रोखतात आणि निरोगी पेशींचे नुकसान मर्यादित करण्याचा प्रयत्न करतात.
सर्व ट्यूमरचे लक्ष्य समान नसते. सर्वात प्रभावी उपचार शोधण्यासाठी, तुमचे डॉक्टर तुमच्या ट्यूमरमधील जीन्स, प्रथिने आणि इतर घटक ओळखण्यासाठी जीनोमिक चाचण्या करू शकतात. हे डॉक्टरांना प्रत्येक रुग्णाला सर्वात प्रभावी मानक उपचार आणि जेव्हा शक्य असेल तेव्हा संबंधित क्लिनिकल चाचण्यांशी अधिक चांगले जुळवून घेण्यास मदत करते. याव्यतिरिक्त, संशोधन अभ्यास विशिष्ट आण्विक लक्ष्ये आणि त्यांना निर्देशित केलेल्या नवीन उपचारांबद्दल अधिक शोधणे सुरू ठेवतात. लक्ष्यित उपचारांच्या मूलभूत गोष्टींबद्दल अधिक जाणून घ्या.
एर्डाफिटीनिब (बालवर्सा). एर्डाफिटिनिब हे तोंडाने (तोंडीद्वारे) दिले जाणारे औषध आहे जे स्थानिक पातळीवर प्रगत किंवा मेटास्टॅटिक यूरोथेलियल कार्सिनोमा असलेल्या लोकांवर उपचार करण्यासाठी मंजूर केले जाते. FGFR3 or FGFR2 अनुवांशिक बदल जे प्लॅटिनम केमोथेरपी दरम्यान किंवा नंतर वाढतात किंवा पसरत आहेत. एरडाफिटिनिबच्या उपचाराने कोणाला फायदा होऊ शकतो हे शोधण्यासाठी एक विशिष्ट FDA-मंजूर सहचर चाचणी आहे.
एरडाफिटिनिबच्या सामान्य दुष्परिणामांमध्ये फॉस्फेटची पातळी वाढणे, तोंडावर फोड येणे, थकवा, मळमळ, अतिसार, कोरडे तोंड/त्वचा, नखांच्या पलंगापासून वेगळे होणे किंवा नखे खराब होणे आणि भूक आणि चव बदलणे यांचा समावेश असू शकतो. एर्डाफिटिनिबमुळे रेटिनोपॅथी आणि एपिथेलियल डिटेचमेंटसह दुर्मिळ परंतु गंभीर डोळ्यांच्या समस्या देखील उद्भवू शकतात, ज्यामुळे आंधळे ठिपके होऊ शकतात ज्यांना व्हिज्युअल फील्ड दोष म्हणतात. नेत्रचिकित्सक किंवा नेत्रचिकित्सक द्वारे मूल्यांकन किमान पहिल्या 4 महिन्यांत, घरी वारंवार Amsler ग्रिड मूल्यांकनांसह आवश्यक आहे.
एन्फोर्टुमॅब वेडोटिन-ejfv (पॅडसेव्ह)
Enfortumab vedotin-ejfv ला स्थानिक पातळीवर प्रगत (अनरिसेक्टेबल) किंवा मेटास्टॅटिक यूरोथेलियल कर्करोगावर उपचार करण्यासाठी मान्यता दिली आहे:
एनफोर्टुमॅब वेडोटिन-इजेएफव्ही हे एक अँटीबॉडी-औषध संयुग्मित आहे जे यूरोथेलियल कर्करोगाच्या पेशींमध्ये उपस्थित असलेल्या नेक्टिन-4 ला लक्ष्य करते. प्रतिपिंड-औषध संयुग्म कर्करोगाच्या पेशींवरील लक्ष्यांशी संलग्न करा आणि नंतर ट्यूमर पेशींमध्ये थोड्या प्रमाणात कर्करोगाची औषधे सोडा. Enfortumab vedotin-ejfv च्या सामान्य दुष्परिणामांमध्ये थकवा, परिधीय न्यूरोपॅथी, पुरळ, केस गळणे, भूक आणि चव मध्ये बदल, मळमळ, अतिसार, कोरडे डोळा, खाज सुटणे, कोरडी त्वचा आणि रक्तातील साखर वाढणे यांचा समावेश होतो.
Sacituzumab govitecan (Trodelvy)
Sacituzumab govitecan ला स्थानिक पातळीवर प्रगत किंवा मेटास्टॅटिक यूरोथेलियल कार्सिनोमाच्या उपचारासाठी मंजूर केले गेले आहे ज्यावर पूर्वी प्लॅटिनम केमोथेरपी आणि PD-1 किंवा PD-L1 इम्यून चेकपॉईंट इनहिबिटरसह उपचार केले गेले आहेत, जे यूरोथेलियल कार्सिनोमा असलेल्या बर्याच लोकांना लागू होते. enfortumab vedotin-ejfv प्रमाणे, sacituzumab govitecan एक अँटीबॉडी-औषध संयुग्मित आहे परंतु त्याची रचना, घटक आणि कृतीची यंत्रणा खूप वेगळी आहे. sacituzumab govitecan च्या सामान्य दुष्परिणामांमध्ये काही पांढऱ्या रक्त पेशींची कमी संख्या (न्यूट्रोपेनिया), मळमळ, अतिसार, थकवा, केस गळणे, अशक्तपणा, उलट्या, बद्धकोष्ठता, भूक कमी होणे, पुरळ, ओटीपोटात दुखणे आणि इतर काही कमी सामान्य परिणामांचा समावेश असू शकतो.
एखाद्या विशिष्ट औषधाचे संभाव्य दुष्परिणाम आणि ते कसे व्यवस्थापित केले जाऊ शकतात याबद्दल आपल्या डॉक्टरांशी बोला.
रेडिएशन थेरपी म्हणजे कर्करोगाच्या पेशी नष्ट करण्यासाठी उच्च-ऊर्जा क्ष-किरण किंवा इतर कणांचा वापर. कर्करोगावर उपचार करण्यासाठी रेडिएशन थेरपी देण्यात माहिर असलेल्या डॉक्टरांना रेडिएशन ऑन्कोलॉजिस्ट म्हणतात. रेडिएशन उपचारांच्या सर्वात सामान्य प्रकाराला बाह्य-बीम रेडिएशन थेरपी म्हणतात, जी शरीराबाहेरील मशीनमधून दिली जाणारी रेडिएशन थेरपी आहे. जेव्हा इम्प्लांट वापरून रेडिएशन थेरपी दिली जाते, तेव्हा त्याला अंतर्गत रेडिएशन थेरपी किंवा ब्रेकीथेरपी म्हणतात. तथापि, मूत्राशयाच्या कर्करोगात ब्रॅकीथेरपी वापरली जात नाही. रेडिएशन थेरपी पथ्ये, किंवा शेड्यूलमध्ये सामान्यत: ठराविक कालावधीत दिलेल्या विशिष्ट संख्येच्या उपचारांचा समावेश असतो.
रेडिएशन थेरपी सामान्यत: मूत्राशयाच्या कर्करोगासाठी प्राथमिक उपचार म्हणून वापरली जात नाही, परंतु ती सामान्यत: प्रणालीगत केमोथेरपीच्या संयोजनात दिली जाते. काही लोक जे केमोथेरपी घेऊ शकत नाहीत त्यांना एकट्याने रेडिएशन थेरपी मिळू शकते. एकत्रित रेडिएशन थेरपी आणि केमोथेरपीचा वापर केवळ मूत्राशयात असलेल्या कर्करोगाच्या उपचारांसाठी केला जाऊ शकतो:
रेडिएशन थेरपीच्या साइड इफेक्ट्समध्ये थकवा, त्वचेची सौम्य प्रतिक्रिया आणि सैल आतड्याची हालचाल यांचा समावेश असू शकतो. मूत्राशयाच्या कर्करोगासाठी, साइड इफेक्ट्स सामान्यतः ओटीपोटाच्या किंवा ओटीपोटाच्या भागात आढळतात आणि त्यात मूत्राशयाची जळजळ, उपचार कालावधी दरम्यान वारंवार लघवी करणे आवश्यक असते आणि मूत्राशय किंवा गुदाशयातून रक्तस्त्राव होतो; इतर दुष्परिणाम कमी प्रमाणात होऊ शकतात. बहुतेक दुष्परिणाम उपचार पूर्ण झाल्यानंतर तुलनेने लवकर निघून जातात.
कर्करोग आणि त्याच्या उपचारांमुळे शारीरिक लक्षणे आणि दुष्परिणाम तसेच भावनिक, सामाजिक आणि आर्थिक परिणाम होतात. या सर्व परिणामांचे व्यवस्थापन करणे याला उपशामक काळजी किंवा सपोर्टिव्ह केअर म्हणतात. हा तुमच्या काळजीचा एक महत्त्वाचा भाग आहे ज्यामध्ये कर्करोगाचा वेग कमी करणे, थांबवणे किंवा काढून टाकणे या उपचारांचा समावेश आहे.
दुःखशामक काळजी लक्षणे व्यवस्थापित करून आणि इतर, गैर-वैद्यकीय गरजा असलेल्या रुग्णांना आणि त्यांच्या कुटुंबियांना मदत करून उपचारादरम्यान तुम्हाला कसे वाटते हे सुधारण्यावर लक्ष केंद्रित करते. कोणतीही व्यक्ती, वय किंवा प्रकार आणि कर्करोगाचा टप्पा विचारात न घेता, या प्रकारची काळजी घेऊ शकते. आणि प्रगत कर्करोगाच्या निदानानंतर लगेच सुरू केल्यावर ते बरेचदा चांगले कार्य करते. कॅन्सरच्या उपचारासोबत उपशामक काळजी घेणाऱ्या लोकांमध्ये अनेकदा कमी गंभीर लक्षणे असतात, जीवनाचा दर्जा चांगला असतो, ते उपचाराने अधिक समाधानी असल्याची तक्रार करतात आणि ते जास्त काळ जगू शकतात.
उपशामक उपचार मोठ्या प्रमाणात बदलतात आणि त्यामध्ये औषधोपचार, पौष्टिक बदल, विश्रांती तंत्र, भावनिक आणि आध्यात्मिक समर्थन आणि इतर उपचारांचा समावेश होतो. केमोथेरपी, शस्त्रक्रिया किंवा रेडिएशन थेरपी यांसारख्या कर्करोगापासून मुक्त होण्यासाठी जसे की उपशामक उपचार देखील तुम्हाला मिळू शकतात.
उपचार सुरू करण्यापूर्वी, उपचार योजनेतील प्रत्येक उपचाराच्या उद्दिष्टांबद्दल तुमच्या डॉक्टरांशी बोला. तुम्ही विशिष्ट उपचार योजना आणि उपशामक काळजी पर्यायांच्या संभाव्य दुष्परिणामांबद्दल देखील बोलले पाहिजे.
उपचारादरम्यान, तुमची आरोग्य सेवा टीम तुम्हाला तुमच्या लक्षणांबद्दल आणि दुष्परिणामांबद्दलच्या प्रश्नांची उत्तरे आणि प्रत्येक समस्येचे वर्णन करण्यास सांगू शकते. तुम्हाला काही समस्या येत असल्यास हेल्थकेअर टीमला नक्की सांगा. हे आरोग्य सेवा टीमला कोणत्याही लक्षणे आणि दुष्परिणामांवर शक्य तितक्या लवकर उपचार करण्यास मदत करते. हे भविष्यात अधिक गंभीर समस्या टाळण्यास देखील मदत करू शकते.
जेव्हा कर्करोग शरीरात आढळून येत नाही आणि कोणतीही लक्षणे नसतात तेव्हा माफी असते. याला रोग किंवा NED चे कोणतेही पुरावे नसणे असेही म्हटले जाऊ शकते.
माफी तात्पुरती किंवा कायमची असू शकते. या अनिश्चिततेमुळे बर्याच लोकांना काळजी वाटते की कर्करोग परत येईल. अनेक माफी कायमस्वरूपी असताना, कर्करोग परत येण्याच्या शक्यतेबद्दल तुमच्या डॉक्टरांशी बोलणे महत्त्वाचे आहे. तुमचा पुनरावृत्ती होण्याचा धोका आणि उपचार पर्याय समजून घेतल्यास कर्करोग परत आल्यास तुम्हाला अधिक तयार होण्यास मदत होऊ शकते.
मूळ उपचारानंतर कर्करोग परत आला तर त्याला वारंवार कर्करोग म्हणतात. ते त्याच ठिकाणी परत येऊ शकते (स्थानिक पुनरावृत्ती म्हणतात), जवळपास (प्रादेशिक पुनरावृत्ती) किंवा दुसर्या ठिकाणी (दूरची पुनरावृत्ती, ज्याला मेटास्टॅसिस देखील म्हणतात).
जेव्हा हे घडते, तेव्हा पुनरावृत्तीबद्दल शक्य तितके जाणून घेण्यासाठी चाचणीचे एक नवीन चक्र पुन्हा सुरू होईल. ही चाचणी पूर्ण झाल्यानंतर, तुम्ही आणि तुमचे डॉक्टर उपचाराच्या पर्यायांबद्दल बोलाल.
सर्वसाधारणपणे, नॉन-स्नायू-आक्रमक मूत्राशय कर्करोग जे मूळ ट्यूमरच्या त्याच ठिकाणी किंवा मूत्राशयात इतरत्र परत येतात, पहिल्या कर्करोगाप्रमाणेच उपचार केले जाऊ शकतात. तथापि, उपचारानंतर कर्करोग परत येत राहिल्यास, रॅडिकल सिस्टेक्टोमीची शिफारस केली जाऊ शकते. मूत्राशयाच्या बाहेर पुनरावृत्ती होणारे मूत्राशय कर्करोग शस्त्रक्रियेने काढून टाकणे अधिक कठीण असते आणि बर्याचदा सिस्टीमिक थेरपी, रेडिएशन थेरपी किंवा दोन्ही वापरून उपचार केले जातात. तुमचे डॉक्टर या प्रकारच्या वारंवार होणाऱ्या कर्करोगावर उपचार करण्याच्या नवीन पद्धतींचा अभ्यास करत असलेल्या क्लिनिकल चाचण्या देखील सुचवू शकतात. तुम्ही कोणतीही उपचार योजना निवडाल, लक्षणे आणि दुष्परिणामांपासून मुक्त होण्यासाठी उपशामक काळजी महत्त्वाची असू शकते.
वारंवार कर्करोग असलेल्या लोकांना अविश्वास किंवा भीती यासारख्या भावनांचा अनुभव येतो. तुम्हाला या भावनांबद्दल आरोग्य सेवा टीमशी बोलण्यासाठी आणि तुम्हाला सामना करण्यास मदत करण्यासाठी समर्थन सेवांबद्दल विचारण्यास प्रोत्साहित केले जाते. कर्करोगाच्या पुनरावृत्तीला सामोरे जाण्याबद्दल अधिक जाणून घ्या.
मूत्राशयाच्या कर्करोगापासून पूर्ण पुनर्प्राप्ती नेहमीच शक्य नसते. जर कर्करोग बरा किंवा नियंत्रित केला जाऊ शकत नाही, तर रोगाला प्रगत किंवा मेटास्टॅटिक म्हटले जाऊ शकते.
हे निदान तणावपूर्ण आहे, आणि बर्याच लोकांसाठी, प्रगत कर्करोगावर चर्चा करणे कठीण आहे. तथापि, तुमच्या भावना, प्राधान्ये आणि चिंता व्यक्त करण्यासाठी तुमच्या आरोग्य सेवा टीमशी खुले आणि प्रामाणिक संभाषण करणे महत्त्वाचे आहे. रुग्णांना आणि त्यांच्या कुटुंबांना मदत करण्यासाठी आरोग्य सेवा संघाकडे विशेष कौशल्ये, अनुभव, कौशल्य आणि ज्ञान आहे आणि ते मदतीसाठी आहे. एखादी व्यक्ती शारीरिकदृष्ट्या आरामदायक आहे, वेदनामुक्त आहे आणि भावनिक आधार आहे याची खात्री करणे अत्यंत महत्त्वाचे आहे.
ज्या रुग्णांना प्रगत कर्करोग आहे आणि ज्यांना 6 महिन्यांपेक्षा कमी जगण्याची अपेक्षा आहे त्यांनी हॉस्पिस केअरचा विचार करावा. हॉस्पिस केअर ही एक विशिष्ट प्रकारची उपशामक काळजी आहे जी आयुष्याच्या शेवटच्या जवळ असलेल्या लोकांसाठी जीवनाची सर्वोत्तम गुणवत्ता प्रदान करण्यासाठी डिझाइन केलेली आहे. तुम्हाला आणि तुमच्या कुटुंबाला हेल्थ केअर टीमशी हॉस्पिस केअरच्या पर्यायांबद्दल बोलण्यासाठी प्रोत्साहित केले जाते, ज्यामध्ये घरच्या हॉस्पिस केअर, स्पेशल हॉस्पिस सेंटर किंवा इतर हेल्थ केअर स्थानांचा समावेश होतो. नर्सिंग केअर आणि विशेष उपकरणे अनेक कुटुंबांसाठी घरी राहणे एक कार्यक्षम पर्याय बनवू शकतात.